Миастения
Қазіргі кезде миастения мәселесіне медициналық ғылымның әр түрлі салаларының мамандары зор қызығушылық танытуда. Клиникалық көріністердің қарапайымдылығына, диагнозды растайтын диагностикалық тесттердің қолжетімділігіне қарамастан “миастения” диагнозы кеш қойылады. Оның себебі аталған аурудың салыстырмалы сиректігі болу керек. Миастения бетпердесінде ОЖЖ-нің перифериялық нейромоторлы аппаратының әр түрлі құрылымдарының зақымдалуынан, ішкі секреция бездерінің, зат алмасу патологиясынан пайда болатын көптеген неврологиялық феномендер көрініс табады.
Алғаш рет миастения ауруын 1672 жылы Томас Уиллис суреттеп жазды. Аурудың аутоиммунды тегін Patrick және Lindstrom , Torpedo californica AChR-мен иммундалған көжектерге тәжірибе жасау кезінде дәлелдеген. Көжектерде миастения көріністері пайда болған.
Миастенияға анықтама.
- Миастения – жүйке-бұлшықет өткізкіштігінің бұзылысымен сипатталатын, әлсіздікпен және тірек –қимыл жүйесінің патологиялық қажуымен көрінетін ауру.
- Жүре пайда болған миастения жүйке –бұлшықет синапсының постсинаптикалық мембранасының ацетилхолинді рецепторларына антиденелердің түзілуімен байланысты .
- Туа пайда болған миастения – жүйке-бұлшықет синапсының генетикалық-детерминацияланған ақауымен байланысты.
- Неонаталды миастения – анасынан плацента арқылы ацетилхолинді рецепторларға антиденелердің тасымалдануымен байланысты миастениямен науқастанатын әйелдерден туатын нәрестелерде байқалатын жағдай.
Этиологиясы.
- Мутация (б/ет нервтік синапстардың жұмысына жауапты ген)
- Жедел инфекциялық аурулар
- Стресс
- Эндокриндік өзгерістер (жүктілік кезінде, климакс, менструация)
- ГКС немесе антихолинэстераза рационалды емес терапия)
Патогенезі:
- Аутоантиденелер
- Ацетилхолин рецепторымен байланысуы
- Мембрананың бұзылуы + деградация
- Синаптикалық саңылаудың кеңеюі
- Өткізгіштік бұзылады
Жіктелуі
Миастениялық процесстің ағымы бойынша:
- Өткінші миастения
- Персистерленген миастения
- миастенияның үдемелі түрі
- Қатерлі ағымы
Ауырлығы бойынша: жеңіл, орташа, ауыр түрлері.
Таралымды формалары:
- тыныс алу және жүрек функциясының бұзылуынсыз
- тыныс алу және жүрек функциясының бұзылуымен
Локальді формалары:
- бет- жұтыну бұлшықеттерінің
- көз бұлшықеттерінің
Миастенияның клиникалық көрінісі
Локализациясына байланысты:
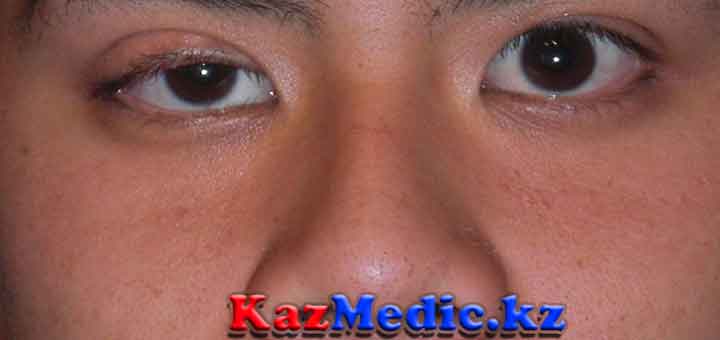
- Көздік форма: птоз, Симтпомдар динамикалығы, Мимикалық және шайнау бұлшықет әлсіздігі;
- Бульбарлы форма: Жұмсақ таңдай және жұтқыншақ функция бұзылысы, «Мұрынмен» сөйлеу, Сөйлеу көзінде шаршау;
- Генерализденген форма: Процесстің жайылуы, Тыныс бұлшықеттерінің әлсіздігі, Аяқ қол және дене бұлшықеттерінің шаршауы;
Патологиялық бұлщықет әлсіздігінің феномені:
- птоз
- Офтальмо-парез
- Шайнаудың қиындауы, қақалу
- Сөйлеу кезінде«дауыстың өшуі»
- Физ. Жүктеме кезінде дамитын прогрессир-леуші әлсіздік
- Көз және ауыз дөңгелек бұлшықеттер әлсіздігі
Миастенияның диагностикасы:
- Клиникалық қарап тексеру және ауру тарихын зерттеу.
- Патологиялық бұлшық еттік қажу синдромын анықтау үшін функционалды сынама.Электромиографиялық зерттеу декремент-тест
- Прозеринді сынама
- Прозеринге роеакцияны анықтау үшін қайталамалы декремент-тест
- Прозерин фонында миастениялық өзгерістердің қайтымдылығын анықтау үшін клиникалық қарап тексеру
- Ацетилхолинді рецепторларға антиденелерге қан анализі
- Алдыңғы көкірекаралық ағзаларының компьютерлі томографиясы (айырша без, синоним: тимус).
Прозерин сынамасы
Sol.Proserini 0,05% 1-3 мл т/а
Sol.Atropini 0,1% – 0,5 мл
20-40минуттан соң көзге көрінетін, бірақ тұрақты емес регресс байқаймыз және бұлшықеттік қуат арта түседі. Күштемелік проба ретінде науқасқа көзін жылдам ашып-жұмуын өтінеміз, 15-20 отырып тұруын немесе қол-білезік буындарымен жұмыс істеуін өтінеміз.
Электромиография
- Бұлшықетті иннервациялайтын нервті супрамаксимальді стимуляциялағанда шақырылған бұлшықет электрлік жауабының(М-жауап) өзгерісін анықтайды. 3-5 имп/сек беріледі.
- 0,1-0,7 сек аралығында М-жауап амплитудасы төмендеген.
- 0,33 сек интервалда максималды төмендегенін көрсетеді.
- нервті-бұлшықеттік өткізгіштік бұзылысы АХЭ препараттарды енгізгеннен кейін біраз қайтады.
- Жоғары температураға сезімталдық.Бұлшықетті 36 градусқа дейін жылыту М-жауап амплитудасының 3 имп/сек кезінде жоғарлауы болады.
Миастениялық криз
Бұл кенеттен бұлшықет әлсіздігінің жоғарылауы, ол инфекциялар мен операциялардан және тимэктомиядан өршуі мүмкін. Бульбарлы бұзылыстары және тыныс бұлшықет әлсіздігі бар науқастарда тыныс алу жеткіліксіздігінің туындауы негізгі қауіптілік болып табылады.
Холинергиялық криз Холинергиялық криз қауіптілігі жоғарырақ.Ол көбінесе антихолинэстеразды препараттарды ұзақ уақыт қабылдаған науқастарда кездеседі.Даму мезанизмі АХЭ передозировкасына байланысты. Науқастардың 1 % кездеседі.
Клиникалық көрінісі:
- Қаршықтың тарылуы
- Сілекейдің көп бөлінуі
- б/е әлсіздік фасцикуляциялар
- Іштегі ауырсыну
- Гипергидроз
В.Н. Шток бойынша миастениялық криздің дифференциальді диагностикасы
| Миастеникалық криз | Холинергиялық криз |
| Себебі: жүйке-бұлшықет өткізгіштігінің бұзылысы | Себебі: Аминохолиэстеразалық прапараттардың шамадан тыс қолдануынан пайда болған жүйке-бұлшықет өткізгіштігінің бұзылысы |
| Тез дамиды (сағат, минут) | Баяу дамиды: (тәулік н/е одан көп) |
| Мидриаз | Миоз, гиперсаливация, |
| Тері құрғақ | Гипергидроз |
| АҚҚ жоғарылауы, тахикардия | АҚҚ төмендеуі, бродикардия, естен тану |
| Зәр шығарудың тоқтауы, ішектің парезі | Зәр шығарудың жиілеуі, диарея, іштің ауырсынуы, перистальтиканың күшеюі |
| 1мл 0,05% прозерин ерітіндісін енгізгенде симптомдардың регрессі | 1мл 0,05% прозерин ерітіндісін енгізгенде симптомдардың еселенуі |
Жедел көмек көрсету
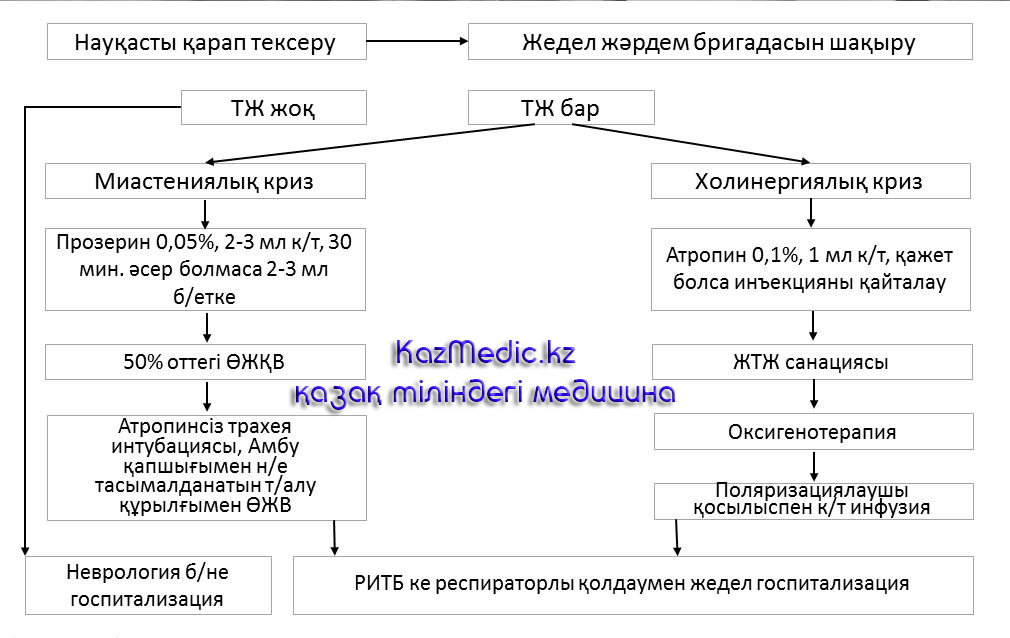
- Науқастын жағдайын бағалау,холинергиялық кризге тән симптомдарды анықтау.
- Жедел госпитализациялау.
- АХЭ препараттарды қабылдауды тоқтату.
- Науқас денесінің жоғарғы бөлігін 45 градуста орналастырады.
- Аспирациялық трахеобронхит пен пневмонияның алдын алу үшін ауыз-жұтқыншақ және трахеобронхиалды ағаштың санациясын жүргізу.
- Ауырлық дәрежесіне байланысты трахея интубациясын жасап және ЖӨЖ ауыстырады.
- 1,0-1,5 мл 1% атропинді б/е енгізу.
- 400 мг гемодез к/т,10 мл 2,4 % эуфиллин ерітіндісі,10 мл 10 % калий хлориді .Тері астына 1 мл эфедрин гидрохлориді,0,5 мл 0,1 % атропин сульфаты.
В.С.Лобзин (1993 ) холинергиялық криз кезінде бірден холинэстераза реактиваторларын – оксиманы енгізуді ұсынған.Оған: дипироксим, аллоксим, изонитрозин, диэтиксим.Криз басылған соң (балаларда ӨЖЖ кейін 10-16 сағаттан соң)прозерин сынамасын жүргізу керек.(п/к 0,05 % 2,0-2,5 мл салмағына байланысты).Егер реакция оң және тыныс алуы адекватты болса ИВЛ тоқтатып, АХЭП пероральді қабылдауға ауыстарды. Егер реакция теріс болса ИВЛ жалғастырып, әрбір 24-36 сағат сайын сынаманы жүргізеді.


