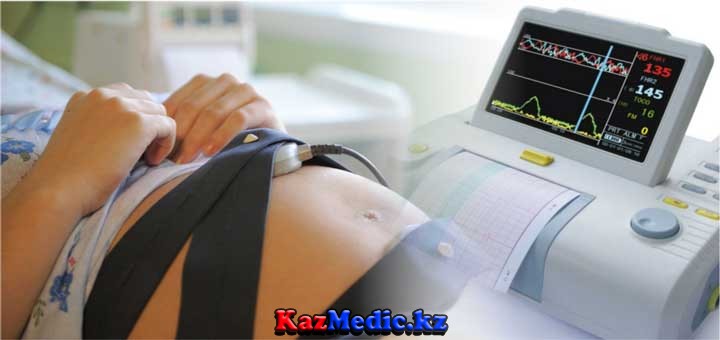
Жүктілік кезіндегі кардиотокография
Ұрықтың антенатальды және интранатальды кезіндегі жүрек қызметінің функциональды жағдайының көрсеткіштерін дәл анықтайды. Ұрықтың жүрек қызметінің әрекетін мониторлы бақылау арнайы құрылғы – кардиотокограф (фетальды кардиомонитор) арқылы іске асады. Заманауи кардиомониторлар Доплер принципіне сай жұмыс істейді, яғни ұрықтың жүрек әрекетінің жеке циклдарының арасындағы интервалдардың өзгерісін бақылайды, ол ЖСЖ өзгерісі және жарықтық, дыбыстық, сандық сигналдар арқылы және графикалық сурет (кардиотокограмма) арқылы көрінеді. Құрылғы сонымен қоса жатыр жиырылу қызметін тіркейін тензометриялық датчикпен қамтамасыз етілген. Толғақ кезінде қысым жүкті әйелдің ішінде орналасқан тензометриялық датчикке әсер етеді және жатырішілік қысымға пропорционалды жоғарылайды және қисық ретінде датчик арқылы электрлік импульске айналады. Яғни кардиотокограмма уақытқа сай екі сызық ретінде көрінеді: біреуі ұрықтың ЖСЖ, ал басқасы жатырдың жиырылу жиілігін көрсетеді. Жатыр белсенділігінің қисығы, жатыр жиырылуынан басқа, ұрықтың қозғалыс белсендігін тіркейді.
Кардиотокография мақсаты:
Кардиомониторлы бақылау мақсаты – уақытында ұрықтың функционалды жағдайының бұзылысын анықтайтын заманауи диагностика. Бұл емдік әрекеттің адекватты түрін таңдауға және босанудың оптималды уақыты және босану жолын таңдауға көмек береді.
Жүктілік кезінде кардиотокография өткізуге көрсеткіш
Жүктілік кезінде кардиотокография жасауға көрсеткіш – ұрықтың гипоксияға қауіп факторлары болса: гестоз, гипертониялық ауру, қант диабеті, анемия, изоиммунизация, уақытынан асқан жүктілік, суы көп жүктілік, суаздық, акушерлік анамнез дұрыс болмаса (перинатальды өлім), ұрық қозғалысының болмауы, допплерометрия бойынша ана-планцета-ұрық жүйесінде гемодинамикалық бұзылыстың болуы. Босану кезінде үздіксіз кардиомониторлау барлық босанушыларға көрсетілген.
Жүргізу әдісі
Кардиотокографияның екі түрін айырады: тікелей емес (сыртқы) және тікелей (ішкі). Жүктілік кезінде тек тікелей емес түрі қолданылады және казіргі уақытта оны босану кезінде де қолданады. Тікелей емес кардиотокография кезінде сыртқы ультрадыбысты датчикты алдыңғы құрсақ беткейіне, ұрықтың жүрек тондары жақсы естілетін жерге орналастырады. Датчик беткейіне терімен жақсы қатынас болу үшін, арнайы гель жағады. Сыртқы тензометриялық датчикты жатыр түбіне орналастырады, оның беткейіне гель жақпайды. Жүкті әйел арнайы ұрық қозғалысын анықтайтын құрылғы арқылы, өздігінен әрбір ұрықтың қозғалысын белгілейді. КТГ босанушы әйелдің төменгі қуыс венаның қысылуының алдын алу үшін, бір жақ бүйіріне жатып немесе жартылай отырып жасайды. Ұрықтың жағдайы туралы толық ақпарат алу үшін кардиомониторлауды 20-30 мин жүргізу қажет. Бұндай уақыт аралығының болуы ұрықтың ұйқы кезеңі және белсенділік уақытына байланысты.
Тікелей КТГ тек босану кезінде жатыр ішілік судың ағуынан кейін және жатыр мойны 2 см ашылған кезде жасайды. Ішкі датчиктерді пайдаланған кезде арнайы спираль тәрізді электродты ұрық басы терісіне орналастырады, жатырдың жиырылу әрекетін анықтау үшін интраамниальды катетер қолданылады. Бүгінгі кезде тікелей КТГ практикада сұранысқа ие емес. КТГ жүргізуді жүктіліктің 32 аптасынан бастаған дұрыс. Кардиотокограмманың автоматты анализ жасау приборлары ұрықтың жүрек әрекетін 26 аптадан бастап анықтауға көмектеседі.
Кардиотокография нәтижелерінің интерпретациясы
КТГ оқу базальды ритмды анықтаудан басталады. Базальды ритм дегеніміз ұрықтың жүрек соғысының 10 мин ішінде өзгермеген орташа көрсеткіші және акселерация және децелерация ескерілмейді. Базальды ритм мінездемесінде оның вариабельділігін, яғни ұрықтың жүрек соғысының өзгерістерінің амплитудасы (осцилляция) мен жиілігіне мән беру қажет. Шұғыл остилляция жиілігі мен амплитудасын санау әрбір 10 минут сайын жүргізеді. Остилляция амплитудасын базальды ритмнен ауытқу өлшеміне байланысты, ал жиілігін – 1 мин ішіндегі остилляция санына байланысты анықтайды. Клиникалық практикада базальды ритмнің вариабельділігін келесідей түрде жіктейді:
- үнсіз (монотонды) ритм, төмен амплитудамен көрініс береді (0,5 минутына);
- аздап жиілеген (5–10 минутына);
- жиілеген (10–15 минутына);
- сальтаторлы (25–30 минутына)
Үнсіз (монотонды) және аздап жиілеген ритм ұрықтың функционалды жағдайының бұзылысын көрсетеді. Жиілеген және сальтаторлы ритм ұрықтың жағдайының қанағаттанарлық екенін көрсетеді. Осцилляциядан басқа кардиотограмма интерпретациясы кезінде акцелерация және децелерацияға мән береді.
Акцелерация — ЖСЖ 15–25 рет минутына жиілеуі. Акцелерация ұрықтың қозғалысына, толғаққа жауап ретінде пайда болады. Акцелерация болуы ұрықтың қанағаттанарлық жағдайын көрсетеді. Децелерация ЖСЖ 30 с созылған, 30 соққыға дейін азаюы.
Децелерацияның үш түрін бөледі:
- Ерте децелерация (тип I) толғақпен бірге басталады немесе кешеуілдеп 30 с дейін және баяу бастау мен аяқталуы болады. Децелерация ұзақтығы мен амплитудасы толғақтың ұзақтығы мен жиілігіне байланысты. Ерте децелерация ұрықтың рефлекторлы реакциясы, яғни толғақ кезінде ұрықтың басының қысылуына байланысты болатын, қысқа уақыттық бас ми ишемиясынан болады. Кардиотокограммада басқа патологиялық өзгерістер болмаса, ерте децелерация гипоксия көрінісі болып табылмайды.
- Кеш децелерация (тип II) толғақпен байланысты, бірақ 30 с кейін пайда болады және жатыр жиырылуынан соң. Кеш децелерация жатырдың максималды қысымынан соң өз шыңына жетеді, олардың ұзақтығы толғақ ұзақтығынан көбірек болады. Кеш децелерация жатыр планцетарлы қан айналым бұзылысын және ұрықтың дамыған гипоксиясын көрсетеді.
- Децелерация вариабельділігі (тип III) толғақ басталуына қарай, әртүрлі уақытта пайда болумен көрінеді және әртүрлі формаға ие. (V, U, W тәрізді) Вариабельды децелерация пайда болуы толғақ кезінде кіндіктің қысылуымен, ұрық қозғалысы мен суаздықпен байланысты.
Қалыпты антенатальды кардиотокограмма:
- базальды ритм 120–160 рет минутына;
- базальды ритм вариабельділігінің амплитудасы 10–25 рет минутына;
- децелерация болмауы;
- екі немесе одан көп акцелерация 10 мин бойы жазба кезінде.
Егер 10 минут бойы қалыпты кардиотокограмма болса, ары қарай жалғастырудың қажеті жоқ.
Күдікті кардиотокограмма көріністері:
- базальды ритм 100–120 немесе 160–180 рет минутына;
- базальды ритм вариабельдігінің амплитудасы минутына 10 рет немесе 25 рет минутына;
- акцелерация болмауы;
- спонтанды терең емес және қысқа децелерациялар.
Бұндай кардиотокограмма түрінде 1-2 сағаттан қайталап тексеру қажет және ұрықтың функционалды жағдайын бағалайтын басқа әдістер қолдану қажет.
Патологиялық кардиотокограмма көрінісі:
- базальды ритм 100 рет минутына немесе 180 минутына;
- базальды ритм вариабельділігінің амплитудасы 5 рет минутына;
- айқын вариабельды децелерация;
- кеш децелерация;
- синусоидальды ритм
Ұрықтың жағдайын және фетоплацентарлы жүйе мүмкіндіктерін анықтауда үлкен роль функционалды сынамалар атқарады. Олар қозғалысқа жауап ретінде ұрықтың жүрек әрекетін анықтау (стрессты емес тест), анасына окситоцин енгізу, дем алу және дем шығару кезінде ұзақ емес тынысты тежеу, іш терісін термиялық тітіркендіру, физикалық жүктеме, акустикалық стимуляция (стрессты тест).
Антенатальды КТГ жүргізген кезде қазіргі таңда стрессты емес тест көп қолданылады. Тест ұрықтың қозғалысына жүрек – қан тамыр жүйесінің реакциясын анықтау болып табылады. Стрессты емес тест реактивті болып табылады, 20 мин ішінде ұрықтың 2 жүрек соғысының жиілеуі байқалады немесе 15 минут ішінде және ұзақтығы 15 с, ұрықтың қозғалысына байланысты. Стрессты тест ареактивті болып табылады, егер 40 минутты уақыт интервалында ұрықтың жүрек соғуы 15 минуттан аз уақыт ішінде 2 рет жиілеуі болса, ұзақтығы 15 секундтан азырақ уақыт аралығында болса. Егер ұрық физиологиялық тыныштық уақытында болса, стрессты емес тест жалған көрсетуі мүмкін. Бұндай жағдайда зерттеуді 2–4 сағаттан соң қайта орындау қажет.
Окситоцинды тест ұрықтың жүрек – қан тамыр жүйесінің окситацин енгізіп, жатыр жиырылу реакциясына негізделген. Тест жүргізу үшін тамыр ішіне 1 мл изотоникалық натрий хлорид ерітіндісінде 0,01 ЕД окситоцин ерітіндісін енгізеді немесе 5% глюкоза ерітіндісі минутына 1 мл жылдамдықпен енгізеді. Тестты 10 минут ішінде бағалауға болады, 1 мл/мин жылдамдықпен енгізген кезде жатырдың 3 ретке дейін жиырылуы байқалады. Фетоплацентарлы жүйенің жеткілікті компенсаторлы мүмкіндіктерінде жатыр жиырылуына жауап ретінде қысқа уақыттық акцелерация немесе ерте қысқа уақыттық децелерация байқалады. Окситоцинды тест жүргізуге қарсы көрсеткіштер: плацента орналасу патологиясы және уақытынан бұрын ажырауы, жүктіліктің үзілу қаупі, жатырда тыртықтың болуы. Соған байланысты бұл тестты сирек қолданады.
Егер болашақ ана кардиотокография нәтижелерін интерпретациялап үйренсе жақсы болар еді. Кардиотокография нәтижелеріне ауа – райы жағдайы, жүкті әйелдің көңіл – күйі, баланың ұйқы немесе белсенді фазасында болуы және т.б әсер етеді. КТГ нәтижесі жақсы болмаған жағдайда бірден қорытынды шығармау қажет, себебі сау баланың өзінде «күмәнді» графиктар болуы мүмкін. Дәрігерлер басты мынадай параметрлерге мән береді: базальды ритм, амплитуда, оның теріс болу жиілігі, жүрек соғысының сиреуі немесе жиілеуі. Әрбір параметрге 0-2 баллдан есептеледі. Соңғы сатысында барлық баллдар қосылып, ұрықтың жағдайы бағаланады:
- 8-10 балл – жүктілік кезіндегі КТГ қалыпты;
- 6-7 балл ұрықтың бастапқы мүмкін болатын өзгерістері. Дәрігер қосымша зерттеуге жіберуі мүмкін;
- 5 және одан азырақ балл жүкті әйелді шұғыл түрде госпитализациялап және көмек көрсету қажет.
Жүрек ритмын бағалау
Ұрықтың жүрек жиырылуының базальды ритмі минутына 110-160 соққы болуы керек. Графикте көтерілу және төмендеу жақсы көрінеді. Бірақ дәрігерге минимальды және максимальды өзгерістер емес, олардың ортақ көрсеткіштері қажет.
Жүкті әйел өздігінен КТГ нәтижелерін бағалауы мүмкін. Ол үшін бастырылып шығарылған қағазды қолды созып тұрып қарайды, және саусақпен түзу сызық бойымен графиктен жүргізіп қарайды, вертикальды ось бойына сәйкес келетін деңгей базальды ритм болып саналады.
Тісшелер мен тісті бағалау.
Дәрігерлер анықтайтын келесі параметр – бала жүрегінің жиырылу вариабельділігі. Базальды ритмды бағалап, осы ритмнан ауытқыған жиілік пен амплитуданы анықтауға болады.
Графикте қисық бойында көптеген кішкентай тісшелер мен үлкен тісшелерді көруге болады. Кішкентай тісшелер базальды ритмнан ауытқуды көрсетеді. Минутына 6 данадан артық болмау қажет – ол жүктіліктің 32-39 аптасында КТГ нормасы болып саналады. Кішкентай тісшелер санын санау оңай емес. Дәрігерлер ауытқу амплитудасын бағалайды– тісшелердің биіктігінің орташа өзгерістерін, ол қалыптыда минутына 11-25 соққы болуы қажет.
Ұрықтың КТГ нәтижелері.
Дәрігерлер тісшелер биіктігінің өзгерістері минутына 0-10 соққы болса ұнамайды. Бірақ ол қалыпты жағдай болуы ықтимал, егер бала анасының құрсағында тыныш ұйықтап жатса немесе жүктілік мерзімі 28 аптадан аспаса. Ал егер осы көрсеткіш минутына 25 соққыға дейін жетсе, ұрықтың кіндік баумен оралуы немесе ұрық гипоксиясын көрсетеді.