Іш сүзегі
Іш сүзегі – Salmonella typhi бактерияларымен қоздырылатын, фекальды-оральды механизмімен берілетін, ащы ішектің лимфоидты аппаратын зақымдануымен өтетін, клиникасы айқын интоксикациямен, жоғары тұрақты қызбамен, розеолезді бөртпемен, бауырдың, көк бауырдың ұлғаюмен сипатталатын жедел антропонозды жұқпалы ауру.
Тарихи мәліметтер. Сүзек-парасүзек тобының аурулары өте ерте заманнан бері белгілі. Бұл аурудың клиникалық ағымын жазған Гиппократ (460-377 ж. б.э.д.) екені де мәлім. XIX ғасырдың ортасында іш сүзегі ағымының ерешеліктері жазылғанмен, ол дербес ауру ретінде, одан қоздырғыштар табылғаннан кейін ғана қарастырыла бастады. Краковта (1874) Т. Брович және Санк-Петербургта (1876) Н.И.Соколов ішектің пейеровті қатпарлы табақшаларынан таяқша түріндегі микробтарды тапқан, ал К.Эберт (1880) –іш сүзегінен өлген адамдардың көк бауыры мен мезентериальды лимфатикалық түйіндерінен сондай микробтарды тауып алған. А.И.Вильчур (1887) науқас қанынан іш сүзегінің микробын бөліп алды.
XIX ғасырдың басында іш сүзегін дербес ауру ретінде алғаш рет қарастырған Бретонио және Шарлем Луи еді. Іш сүзегінің қоздырғышын – Salmonella typhi 1874 жылы Бронич ашты. Іш сүзегінің клиникасын нақтырақ жазғандар; С.П.Боткин, И.С.Кильдюшевский, Г.В.Вогралик, Н.И.Рагоза, Б.Я.Падалка, А.Ф.Билибин және т.б. Іш сүзегі XIX ғас.- XX ғас.басында әлемнің барлық еліне таралған ауыр жұқпалы ауру болып табылған, әсіресе қалалық жерлерде, адамның тығыз шоғырлануына байланысты және де тазалықтың дұрыс сақталмауы салдарынан пайда болған. Сонымен қатар бұл ауру кездейсоқ табиғат апаттары мен соғыс кездерінде эпидемиялық сипат алды. Қазіргі күнде іш сүзегі әлемнің барлық елдерінде тіркеліп отыр.
Этиологиясы. Қоздырғышы – Salmonella typhi –ішек тұқымдастығына, сальмонелл тегіне, серологиялық Д тобына қатысты. Морфологиялық жақтан бір-бірінен ажыратылмайды, оның 0,5-0,8х1,5-3 мкм мөлшеріндегі таяқша түрі бар. Бактерия барлық анилин бояуларымен боялады, олар кәдімгі құнарлы ортада өседі. Іш сүзегінің бактериялары L-формаларын құруы мүмкін, олар сезімталдық және типті бактериофагтар бойынша бөлінген. Salmonella typhi – грам (-) аэроб. Лимфотропты қасиетімен сипатталады. Қоздырғыш ыдырағанда ендотоксин бөлінеді. Эндоксиннің әсері іш сүзегінің клиникалық және лабораторлық белгілерін түсіндіреді. Олар: айқын интоксикация, қызба, салыстырмалы брадикардия, ішектің парезі, метеоризм, лейкопения.
Құрамында О- , Н-, Vi – антигендері бар. О-антигеніне қарсы түзілген антиделер аурудың өршу кезеңіне сәйкес, Н-антигеніне қарсы – аурудың айығу кезеңіне сәйкес, ал Vi-антигеніне қарсы – бактериотасымалдаушылыққа сәйкес болып табылады. Қазіргі уақытта латын әріптерімен белгіленген іш сүзегі бактериясының 72 фаготиптері белгілі.
Өт қосылған коректі орталарда жақсы өседі. Сыртқы ортада сүзек-парасүзек бактериялары біршама тұрақты. Су мен топырақта олар бірнеше күннен, бірнеше айға дейін сақталуы мүмкін. Бактерия үшін жағымды орта –азық-түлік өнімдері (сүт, қаймақ, ірімшік, ет фаршы), мұнда олар тек сақталып қоймай, сонымен бірге көбейеді. Микробтар қыздырғанда тез жойылады (60°С-30 мин, ал 100°С –тіптен тез). Дезинфекциялаушы ертінділерге сезімтал.
Эпидемиологиясы. Іш сүзегі мен тек қана адамдар ауырады. Бұл таза антропоноз. Инфекцияның көзі – науқас адам немесе бактериятасымалдаушы. Қоздырғыштың бөлінуі жасырын кезеңнің соңында басталып, аурудың барлық ағымында жалғасады, ал кейде жазылу кезеңінде де тоқтамаған. Сондай-ақ адамның өмір бойына бактерияның бөлінуі жалғасып отыруы да мүмкін.
Сүзек-парасүзек қоздырғыштары әсіресе азық-түлік өнеркәсібінде, көпшілік тамақтанатын және балалар мен сауықтыру мекемелерінде істейтін қызметшілердің арасында қауіпті. Іш сүзегі мен парасүзектер үшін жұғудың фекальды-оральды механизмі тән. Аурудың жұғу жолдары: су арқылы, азық-түлік өнімдері арқылы (алиментарлы) және тұрмыстық- контактілі. Егер ауру залалсызданған құдықтан суды пайдаланумен байланысты болса, онда ауру ошақтық сипатқа ие болады.
Ауруға барлық адамдар сезімтал. Іш сүзегіне қабілеттілік жоғары, ол адамның жасы мен жынысына байланысты емес. Ауруды бастан кешкеннен соң тұрақты иммунитет дамиды. Бұл ауруларға жыл мезгілдері әсер етеді. Аурудың әсіресе өршу мезгілі – шілдеден бастап, қыркүйек-қазан айларында болады.
Патогенезі. Іш сүзегінің патогенезі – циклді процесс. Патогенез сатылары қоздырғыштың адам организміне енү, тропты тіндерде көбею, қанға өту, қаннан барлық ағзаларға таралу және қоздырғыштың организмнен бөліну кезеңдеріне сәйкес болып келеді.
Іш сүзегінің патогенез сатылары:
- Жұқтыру сатысы. Қоздырғыш ауыз арқылы енеді. Инфекциялық процесс басталады. Аурудың әрі қарай дамуы қоздырғыштың мөлшеріне, патогенділігіне, вирулентілігіне байланысты.
- Біріншілік регионарлы инфекция сатысы. Қоздырғыш ішектің регионарлы (мезентериальды) лимфа түйіндерінде көбейіп қабыну тудырады. Лимфаденит, лимфангит дамиды. Ащы ішектің лимфа түйіндерінің ми тәрізді қабынуы пайда болады. Патогенездің 1-2ші сатылары аурудың жасырын кезеңіне сәйкес келеді.
- Бактериемия және токсинемия сатысы. Қоздырғыш шажырқай лимфа түйіндерінде қарқынды көбееді, нәтижесінде лимфогематогенді тосқауылдан өтіп қан арнасына түседіі – бактериемия дамиды. Бактериемия сатысы аурудың басталуына сәйкес келеді. Қанға тек қана бактериялар өткен жағдайда ауру біртіндеп басталады. Қанның бактерицидті қасиетінің әсері арқылы бактериялар жойлады, эндотоксиндер босатылады, олар организмнің жалпы улануын тудырады. Нейротропты қасиеттің көрінісіне ие болып, олар орталық жүйке жүйесін зақымдайтын әрекет көрсетеді және ауыр оқиғаларда status typhosus қоздыруға қабілетті. Вегетативті жүйке жүйелерінің зақымдануы, метеоризмнің дамуына, іштің ауруына алып келеді. Эндотоксин сүйек кемігінің қызметін бәсеңдетіп лейкопения тудырады. Ал қоздырғыш лимфа түйндерінде көбейіп, эндотоксин бөлініп қанға бактериялармен бірге токсиндер өтсе, онда ауру жедел басталады.
- Паренхиматозды диссеминация сатысы. Қан айналымындағы жүрген бактериялар иммунокомпетентті жасушаларымен ұсталып паренхиматозды ағзаларға жетіп бекінеді. Ағзаларда гранулемалар түзіледі. Гранулеманың түзілуі организмнің қорғаныс реакциясына жатады, себебі қоздырғыш ошақтанып сол жерде жойылады. Бірақ, бактериялардың мүшелерде бөгеліп қалуы ошақтық зақымдануға алып келуі мүмкін (гепатит, пиелит, өкпе қабынуы, менингит, остеомиелит және т.б. Қоздырғыш дерманың қан тамырларына жетіп, сол жерде продуктивті қабынудың әсерінен бөртпелер пайда болады. Патогенездің 3-4ші сатылары аурудың өршу кезеңіне сәйкес келеді.
- Қоздырғыштың элиминациясы және аллергиялық өзгерістердің даму сатысы. Қоздырғыш бүйрек, өт жолдары, ішек арқылы сыртқы ортаға бөліне бастайды. Бактерияның организмнен бөлінуі, сондай-ақ дәреттен, теріден, сілекейден, баласын емізетін ана сүтінен де болуы мүмкін. Капилялларларда микроциркуляция бұзылыстары қалыптасып микротромбтар түзіледі. Жергілікті аллергиялық реакциялар дамиды, себебі қоздырғыш қайтадан ішекке түскенде сенсибилизация қалыптасады. Зақымдалған лимфа түйіндерде некроз дану процестері пайда болады. Некрозданған тіндер бөлінгенде жара пайда болады.
- Иммунитет қалыптасу және айығу сатысы –реконвалесценция кезеңіне сәйкес келеді. Ауру қоздырғышының элиминациясына бағытталған иммунитеттің реакциясы құрылады. Аурудан кейін тұрақты және ұзақ иммунитет қалыптасады. Іш сүзегінің қайталануы сирек кездеседі. Жұқпалы аурулардың даму кезеңінде қорғаушы реакциялар пайда болып, олар организмнің қоздырғыштардан босануына көмектеседі. Бұл процесте маңызды роль ерекше антиденелерге тән (опсониндер, агглютининдер, бактериолизиндер, преципитиндер, антиэндотоксиндер), сонымен қатар микро және макрофагтардың фагоцитарлық белсенділігінің күшеюіне де тән екендігі анық.
Қазіргі уақытта ұзаққа созылатын бактерия жұқтырушы, іш сүзек ауруының созылмалы түрі сияқты қарастырылуда, мұнда мононуклеарлы-фагоцитар жүйелерінің клеткаларында қоздырғыш сақталады. Созылмалы бактериотасымалдашыларында макроглобулинді О-антиделердің (19 S немесе IgM) дефициті табылған.
Іш сүзегінің клиникалық көріністері.
Іш сүзегі кезіндегі жұқпалы ауру процесінің ағымында келесі кезеңдер ажыратылған: жасырын, бастапқы, өршу, реконвалесценция немесе аурудың нәтижелері.
Жасырын кезең орташа 10-14 күн (7-23 күнге дейін болуы мүмкін). Аурудың типтік түрінде ауру біртіндеп баяу басталады. Күн сайын дене температурасы 1◦С жоғарлап (баспалдаққа шыққан сияқты), аурудың 4-5 күндері ол ең жоғарғы шекке жетеді. Ауру жедел басталуы мұмкін. Аурудың жедел басталуының жиілігі XX ғасырдың басында 10-13% болса, 30-40-шы жылдары ол 33-45% жеткен, ал 60-шы жылдары-43-50%.
Аурудың бастапқы кезеңінде науқастарда жалпы сырқатты хал, бүкіл дененің шаршағандай сезімде болуы, бас ауыруы, ұйқы мен тәбеттің нашарлауы, еңбекке қабілеттің төмендеуі, субфебрилитет байқалған. Бастапқы кезең бір аптаға жуық созылады. Дене қызуының көтерілуімен қатар улану нышандары да үдеп, ішкі мүшелер зақымданады: тері жабындылыарының бозаруы күшейіп, бас ауыруы, брадикардия, анорексия білінген. Іштің қатуы немесе өтуі мүмкін. Бұл аурудың ерекшілігі: интоксикация нышандары айқын болады. Науқас аурудың бірінші күні төсек тартып жатады- адинамия. Сөйлеуге халы болмай, теріс қарап, сұрақтарға жауап бермеуі мүмкін ( «тәртіпсіз адам» сияқты). Бастапқы кезеңге аса тән нышандар: қызба, әлсіздік, бастың айқын ауруы, ұйқының бұзылуы. Бұл көріністер эндоксиннің әсерінен дамиды.
Аурудың өршу кезеңінде аурудың барлық нышандық жинақтары дамиды. Өршу кезеңінің ұзақтығы 1-2 апта. Дене қызуы әрқашан жоғары қалыпта сақталады. Науқастардың көбінде сүзек статусы дамып, розеолалар білінеді, орталық жүйке жүйесінің қызметі бұзылып, жүрек-тамыр жүйелері, ішектер, тыныс алу мүшелері де зақымға ұшырап, олардың қызметтері де бұзылады.
Аурудың негізгі нышаны – қызба. Өршу кезеңінде дене температурасы – 39-40°С. Қызбаның сипаты- тұрақты. Таңертенгі температурамен кешкі температураның айырмашылығы 1°С аспайды. Сондықтан науқаста қалтырау, тершеңдік белгілері болмайды. Науқас тек қызып жатады. Қызба қисықтарының түрлері: Вундерлих, Кюльдешевский және Боткин қызбалары. Типті қызба қисығы – Вундерлих қисығы. Дене температурасы трапеция тәрізді. Кильдюшевский қисығы – жазықтық, ал Боткин қисығы – толқын тәрізді болады. Бірақ қазіргі таңда антибиотиктер қолданғаннан соң қызба қисықтарының заңдылығы сақталмайды, олар әр түрлі болуы мүмкін. Айқын интоксикация дамып Status typhosus (естің бұзылуы, сопор, кома, делирий) қалыптасуы мүмкін. Бастың айқын ауруы, ұйқының қашуы науқастарды қатты мазалайды. Науқастың тері жабындылары бозғылт, кейде алақандары мен табандарының сарғаюы дамуы мүмкін – Филлипович симптомы. Ол бауыр зақымдалғанда каротиннің алмасуы пайда болуының әсерінен дамиды.
Ағзаның улануы дамыған кезде жүрек-қантамыр жүйенің зақымдануы міндетті түрде қалыптасады. Іш сүзегіне аса тән бұзылыстарға салыстырмалы брадикардия, пульстың дикротиясы, гипотония, миокардиодистрофия, миокардит жатады.
Негізігі патологиялық процесс ас қорыту жүйесінде дамиды. Науқастарда фулигинозды (сүзектік) тіл симптомы пайда болады. Тіл ісініп, калың қоңыр түсті жабындымен жамылып, тістердің іздерімен сипатталады.
Аурудың келесі маңызды нышаны – ол метеоризм –іштің кебуі. Науқастарда ішектің парезі дамығаннан соң дәреті тоқтап қалуы мүмкін, кейде диарея дамуы мүмкін. Нәжістің сипаты ащы иісті бұршақ тәрізді сорпаға ұқсайды. Оң жақ илео-цекальды аймақта іштің ауру сезімі, шырылдауы, анықталады, салыстырмалы перкуссия жүргізгенде оң жақ мықын аймағында перкуторлы дыбыс тұйықталады (Падалка симптомы). Гепатомегалия және спленомегалия дамиды.
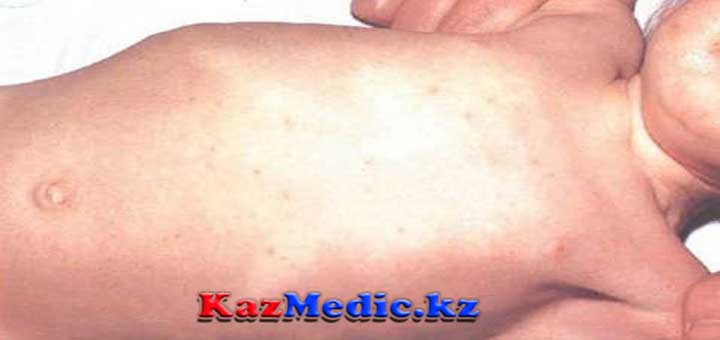
Іш сүзегінің маңызды диагностикалық белгілеріне бөртпе жатады. Бөртпе мономорфты болады: морфологиялық сипаты – розеола (көлемі 2 мм дейін майда дақ). Бөртпенің денеге шығу мерзімі іш сүзегі кезінде заңдылықты түрде бактериемия кезеңіне сәйкес келеді: аурудың 8-10 күндерінде пайда болады. Бөртпенің орналасатын жері – қарынның алдыңғы қабырғасы, кеуде. Розеолалардың саны 1-5-10. Бөртпеге тағы да бір тән сипаттамасы бар – ол үстемелі феномен: бөртпе денеге біртіндеп шығады. Бұрын пайда болған розеолалар жойылып жаңа бөртпелер пайда болады. Бөртпені анықтау дәрігердің тәжірибесіне байланысты. Бұл бөрпелерді табу үшін аурудың күнін анықтау қажет, тері жабындыларын күн сайын тексеріп тұру тиісті. Пайда болған розеолалар 1-5күн аралығында із қалдырмай жойылып кетеді.
Іш сүзегі кезінде тыныс алу мүшелерінің бұзылуы, соңғы жылдары сирек кездесіп отыр.
Іш сүзегінің типтік және атиптік ағымы ажыратылған. Типтік түрі циклді өтеді. Ал атипті түрі жеке мүшелер мен жүйелердің бұзылу нышандарының басымдығымен өтетіні белгілі. Аурудың абортивті түрі дамығында ауру типті басталып, бірақ көріністері қысқа мерзімді болады, айығу кезеңі тез қалыптасады. Аурудың амбулаторлы түрі аурудың жеңіл түріне ұқсас болады. Аурудың көмескі түрінде клиникалық белгілер аздап біленеді, оған науқастарда көңіл аудармауы мүмкін. Бактериотасымалдаушылық кезінде клиникалық көріністер мүлдем пайда болмайды. Транзиторлы бактериотасымалдаушылық кезінде қоздырғыш кейдесоқ түрде бөлінеді, жедел бактериотасымалдаушылық кезінде – қоздырғыш 3 айға дейін, созылмалы бактериотасымалдаушылық кезінде – 6 айға дейін бөлінеді. Өте сирек жағдайда қоздырғыш ұзақ уақыт бөлінуі мүмкін.
Реконвалесценция кезеңі қызбаның жойылуымен және мүшелердің барлық қызметтерінің біртіндеп тұрақтануымен сипатталған. Кейбір науқастарда ұзақ уақыт бойы әлсіздік, шаршағандықтың жоғарылауы сақталмақ. Науқастардың 3-10% аурудың қайталануы – рецидиві дамуы мүмкін.
Іш сүзегінің клиникалық жіктелуі
Типтік түрі –жеңіл
- орташа ауыр
- ауыр
2. Атиптік түрі – абортивті
- амбулаторлы
- көмескі
3. Сирек кездесетін түрлері
- менинготиф
- пневмотиф
- колонотиф
- нефротиф
4. Бактериятасымалдаушылық
- транзиторлы
- жедел
- созылмалы
5. Асқынулары:
- ішектен қан кету
- ішек перфорациясы, перитонит
- инфекциялық-токсикалық шок
Асқынулары. Іш сүзегінің асқынулары арнайы және арнайы емес болады. Арнайы асқынулар осы аурудың қоздырғышының әсерінен дамиды. Сүзектік жаралар пайда болған жағдайда жараның түбі қан тамыры болса ішектен қан кету асқынуы дамуы мүмкін. Жараның түбі ішектің қабықшасы болса ішек тесіліп (перфорация), перитонитке әкеліп соғуы мүмкін. Бұл асқынуларды жараның пайда болу мерзімінде, яғни аурудың 2-3 апталарында пайда болуын ескеріп алдын алу шараларын қолдану керек. Ішектен қан кетудің нышандары – терінің бозаруы, құрғауы, дене қысымының төмендеуі және түсуі, пульстің жиілеуі, күре тамыр қысымының төмендеуі, іштің кебуі және перистальтиканың күшеюі. Аурудың арнайы асқынуларының қатарына инфекциялық-токсикалық шок жатады, себебі ол қарқынды бактериемия, токсинемия кезінде дамиды.
Арнайы емес асқыну басқа микрофлорамен қоздырылады. Арнайы емес асқынуға өкпе қабынуы, ми қабықшаларының қабынуы, бүйректің қабынуы және тағы басқалары жатады. Басқа асқынуларда өкпенің қабынуы мүмкін, аурудың барлық кезеңінде отит, паротит, цистит, пиелонефрит, тромбофлебит, остеомиелит және т.б. дамиды.
Диагностикасы. Іш сүзегін танып-білу үшін клиникалық мәліметтерден басқа, зерттеудің лабораториялық әдістерінің нәтижелеріне, эпидемиологиялық анамнезге сүйену керек.
Салыстырмалы диагнозды қызбамен сипатталатын барлық жұқпалы және жұқпалы емес аурулармен жүргізу қажет: жедел респираторлы аурулармен, өкпе қабынуымен, милиарлы туберкулезбен, туберкулезды менингитпен, бруцеллезбен, безгекпен, мононуклеозбен, лептоспирозбен, сепсиспен және т.б.
Емдеуі. Іш сүзегінің ағымы мен нәтижесі дұрыс күтімге, диетаға, антибактериальды және патогенетикалық ем жүргізу тәртібіне байланысты. Іш сүзегінің емдеуі комплексті болуы керек.
Науқасты тыныштықта, жайлы төсекте күту керек. Ауыз қуысы мен теріні күту маңызды орын алады. Төсекте жату режимін 6-7 күнге дейін сақтаған дұрыс. Ал 7-8-ші күндері науқастың отыруына рұқсат етіледі, 10-11-күндері дене қысымы тұрақтанса, жүріп-тұруға рұқсат беріледі. Науқастарға №4 және 4б, сосын 4в, 2 диета тағайындалады. Іш сүзек-парасүзек аурулары кезінде антибиотиктердің ішінен ең тиімдісі -левомицетин болып табылған. Сонымен қатар ампициллинді де пайдалану қолайлы. Левомицетинді тәулігіне 6 реттен 0,5 г белгілейді, қалыпты дене температурасының 3-ші күніне дейін, ал 3-10-шы күні – тәулігіне 4 реттен – 0,5 г. Ампициллинді 14 күннің ішінде тәулігіне 4 реттен 1г мөлшерінде пайдалану. Қоздырғыштар антибиотиктерге тұрақты болған жағдайда бактрим (бисептол) күніне 2-3 рет қолданылады, немесе нитрофуран препараттары (фуразолидон) күніне 4 реттен-0,15-0,2 г. Сонғы жылдары фторхинолондар тиімді препараттар болып табылды (пефлоксацин 0,4 г. х 2 рет, ципрофлоксацин 0,5 г. х 2 рет).
Ішектен қан кеткенде қатаң төсек режимі керек, шалқасынан 12-24 сағат бойы жатқызу. Қарынға суық басып, 10-12 сағат аралығында тамақ ішуге тиым салынып, ішетін сұйықтықтың мөлшері 500 мл дейін шектеледі.
Науқастарды ауруханадан дәрігер-инфекционистің бақылауы және рұқсаты бойынша шығарады. Қосымша ауруларды емдеу мақсатқа сәйкес жүргізіледі.
Болжамы. Іш сүзегі тұсында болатын өлім тудыратын жағдай соңғы жылдары едәуір төмендеген және ол 0,3-0,2% құрап отыр. Десек те, әлі күнге дейін болжамы әрқашан жағымды емес, тіпті жеңіл ағымында да, себебі, ауыр асқынудың дамуы мүмкін (ішектен қан кету, ішек перфорациясы және т.б.).
Алдын алу шаралары. Сүзек-парасүзек ауруларымен күрес бойынша шаралар былай бағытталуы керек: жұқпалы аурулардың көзін зиянсыз ету; берілу жолдарын қиып өту; ұжымның қарсы тұра алмауының жоғарылауы. Іш сүзек профилактикасы алдыңғы кезекте жалпы тазалық шараларына жүргізіледі: сумен жабдықтаудың сапасын жақсарту, көпшілік орынды таза ұстау, канализацияларды тазалау, шыбындармен күрес. Науқастар ауруханадан шыққаннан кейін диспансерлік бақылауда 3 ай бойы болады. Науқастың нәжісі, дәреті, өті бактериологиялық бақылаудан өтеді. Сүзек-парасүзек ауруларына қарсы иммунизация жоспарлы тәртіпте, сондай-ақ эпидемиологиялық көрсеткіштер бойынша іске асырыллады.


