Люпус-нефрит — бұл жүйелі қызыл жегі (ЖҚЖ) кезінде ересектердің 60%-да, балалардың 80%-да анықталатын ең жиі, әрі қауіпті мүшелік зақымдалу. Люпус-нефрит балалар мен жас науқастарда, әдетте аурудың басынан-ақ қосылады. ЖҚЖ-ң 5 жасқа дейінгі балаларда дамуы екіталай, оның жиілігі 10 жастан кейін артады. Науқастардың 70%-нан астамы 14 пен 40 жас аралығында ауырады, аурудың шыңы 14 пен 25 жас аралығына тура келеді, ауыратындардың басым көпшілігі әйел адамдар.

Этиологиясы мен патогенезі. ЖҚЖ — көп факторлы ауру, оның дамуында генетикалық және қоршаған орта факторлары рөл атқарады. Аурудың патогенетикалық механизмдері қарқынды зерттелуде, бұл сәйкесінше, емдеудің жаңа әдістерін ұсынуға мүмкіндік туғызады. ЖҚЖ кезінде В-лимфоциттердің поликлоналды белсенуі жүріп, ол ағзаның көптеген жасушалары мен нәруыздарына қарсы антиденелердің өндірілуіне және аутоантигендерге төзімділіктің жойылуына әкеледі. Иммундық кешендердің түзілуімен жүреді. ЛН-ның патогенезінде екі спиральді (нативті) ДНҚ-на антиденелердің түзілуі айрықша маңызды. Морфологиясы. Бүйректің зақымдалуының және аурудың белсенділігінің дәрежесін бағалау үшін биопсия қажет. Сәулелік микроскопияда қызыл жегілік нефритке тән арнайы морфологиялық белгілер табылмайды. Минималды өзгерістерге, IgA-нефропатияға, мембраналық-пролиферативті гломерулонефриттің I типіне, эпимембраналық ГН-ке ұқсас зақымдалулардың алуан түрлілігі байқалады. Люпус-нефриттің заманауи гистологиялық жіктелуі Дүниежүзілік Денсаулық сақтау Ұйымының (ДДСҰ) критерийлеріне (2003) негізделген, бұл критерийлерге Нефрологтардың Халықаралық қоғамы, Бүйрек патологиясын зерттеу қоғамы өзгертулер енгізген.
Жіктеуде, әдетте, шумақшалардың белсенді (қайтымды) және созылмалы (қайтымсыз) зақымдалуларының арасындағы қатынас көрсетіледі. Шумақшалардың гиалинозы, өзекшелердің атрофиясы және гломерулалық склероз бен фиброзды жарты айшықтар сияқты созылмалы зақымдалулардың болуы клиникалық болжамның қолайсыздығын көрсетеді. Мейлінше, ауыр түрі болып табылатын диффузды-пролиферативті қызыл жегілік нефрит (IV класс) балалар мен жасөспірімдерде жиі кездеседі. Алайда аурудың гистологиялық өзгерістері мен клиникалық көріністерінің арасында әрдайым сәйкестік бола бермейді. Ауру болжамының клиникалық факторларына протеинурия дәрежесі мен бүйрек қызметі жатады. Клиникасы. ЖҚЖ көптеген мүшелер мен жүйелерді зақымдауы мүмкін. Әдетте, ауру басталғанда науқастарда мынадай жалпы симптомдар пайда болады: дене қызуының жоғарылауы, әлсіздік, тәбеттің жоғалуы, салмақтың төмендеуі. Жекелеген мүшелердің зақымдалғанын көрсететін симптомдарға гломерулонефриттің, жарасыз артриттің белгілері, күн сәулесіне сезімталдық және беттегі көбелек пішінді бөртпе, Рейно феномені, перикардит, бас сақинасы, АГ, плеврит, шаштың түсуі жатады. Нефриттің ең жедел және белсенді түрлері негізінен жас науқастарда дамиды.
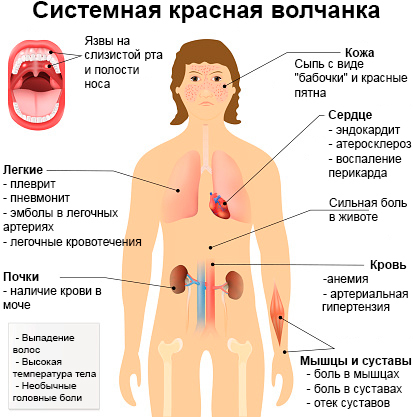
Нефриттің клиникалық көріністері алуан түрлі: минималды протеинуриядан (диагностикалық 0,3 г/л немесе жолақшада 1 г) НС дамуына дейін. АҚҚ жоғарылауы, протеинурия микрогематуриямен бірігуі мүмкін. Макрогематурия сирек кездеседі. ТҮГН белгілерімен басталуы мүмкін. Бүйректің зақымдалу белгілері ЖҚЖ-ң толық клиникалық көрінісінсіз байқалуы да мүмкін. Бірақ ол беймәлім артралгияның немесе эритеманың фонында көрінсе, ЖҚЖ-ден күдіктенуге негіз бар. 40–60% жағдайда ЖҚЖ кезінде антифосфолипидтік синдром дамиды (АФС). АФС алғаш рет ЖҚЖ-мен науқастарда табылып сипатталып жазылған, алайда басқа да жағдайларда кездеседі.
Патогенезі фосфолипидтерге антиденелердің түзіліп, олардың артериялық және веноздық тромбозға әкелуімен байланысты. Әдетте дамып жатқан синдромның алғашқы белгісіне АЧТВ-ның жоғарылауы жатады. Кешірек сатыларында инсульт, ливедо, саусақтардың ишемиясы, хорея және т.б. симптомдар дамуы мүмкін.
Зертханалық белгілері. ЖҚЖ-ге анемия, лейкопения, тромбоцитопения тән. ЖҚЖ кезінде болатын иммундық бұзылыстардың көбі сипатталып жазылған. Емделмеген науқастардың көпшілігінде комплементтің (С3 және С4, СН50-дің жалпы белсенділігі) деңгейінің төмендеуі байқалады. Айналымдағы иммундық кешендер аурудың ауырлығына сай жоғарылауы немесе төмендеуі мүмкін, бірақ мұның диагностикалық маңызы жоқ. Аурудың ең басты белгілерінің бірі ДНҚ-ға қарсы антиденелердің (негізінен екі спиралды ДНҚ-ға) түзілуі. Олар белсенді қызыл жегілік нефрит кезінде жиі, ал негізгі зақымдалу орны басқа мүшелер болғанда сирек жоғарылайды. ЭТЖ аурудың арнайы белгісі болмағанмен, ЖҚЖ-де ол айтарлықтай жоғарылайды. Бұл кезде қосымша инфекция болмаса, СРБ-тың деңгейі қалыпты жағдайда болады. Сонымен қатар, гипергаммаглобулинемия және ЛЕ-жасушалары анықталады. ЛН-ң белсенділігін протеинурия дәрежесі мен морфологиялық белгілер бойынша шамалайды.
Аурудың ағымы. Ем жүргізілмеген жағдайда ауру өршіп, ағзалар мен жүйелер үдемелі зақымдалуға ұшырайды. Люпус-нефрит — ЖҚЖ-ныңы Ж-жүйелер үдемелі зақымдалуға ұшырайды. Люпус-нефрит түзілуі. Олар белсенді қызыл жегілік нефрит, ауруды бақылау барысында көптеген серологиялық сынамаларды қолдану өміршеңдіктің айтарлықтай жоғарылауына әкелді. Сөйтсе де, ЖҚЖ бақылауы қиындық тудыратын оқтын-оқтын асқынулары бар созылмалы ауру болып табылады. Қазіргі кезде осы аурудан өлімнің негізгі себебі инфекциялар болып отыр, олар не ЖҚЖ-ң өзіне немесе жүргізілген қарқынды иммуносупрессияға байланысты иммундық жүйенің тапшылығының салдарынан дамиды. Өлімнің басқа ықтимал себептеріне БтЖ (тБЖ), миокард инфаркты сияқты кеш асқынулар немесе өкпе аурулары жатады.


