Балалардағы Гиршпрунг ауруы
Гиршпрунг ауруы — (morbus Hirchepungi, congenitum, туа біткен мегаколон) казіргі кезде бұл симптомдар кешені ішек нәжісінің қатып, тоқ ішекті кеңейтіп оның қабырғасының гипертрофиясына әкеліп соғуы, тоқ ішектің дистальдық бөлігінде автономды симпатикалық және парасимпатикалық жүйке жүйелерінің болмауы себебінен болады деп саналады. Тоқ ішектің жүйке жүйесі жоқ жерін аганглиозды аймақ деп атайды, сонымен бірге сол жерде тоқ ішектің тарылуы байқалып, ал жоғарғы жағында гипертрофиялық ішек кеңеюі анықталады.
Ауру жиілігі, патогенезі: Гиршпрунг ауруы балаларда әрқилы жиілікте кездеседі. Ғылыми мәліметтер бойынша сырқат жиілігі өзгеріске ұшырап тұрады. Мысалы: бұрынырақ ауру жиілігі 1:20000-1:30000 (Воdіаn, 1951), ал кейінгі ғылыми жұмыстарда 1:2000-1:5000 (Swenson, 1968) деп келтірілген. Бұл жағдай ауруға уақытында ерте және дұрыс диагноз қоюға байланысты. Сырқат ұл балаларда, қыз балаларға қарағанда 4-5 есе жиі кездеседі.
Этиологиясы қазіргі заманға дейін толық зерттелмеген. Тоқ ішектің жүйке (нерв) жүйесінің жетіспеушілігі себептері жайлы көптеген дәлелденбеген болжамдары бар. Кейбір ғалымдар аурудың барысына оттегінің жетіспеушілігі зор әсер етеді десе (Гросс, 1953), енді біреулері аганглиоздың себебінен нейробластың миграциясы бұзылуынан деген болжамдар айтады (Хантер, 1964). Осының барлығы келесі қорытыңды болжамға әкеледі, яғни Гиршпрунг ауруы – полиэтологиялық сырқат. Соңғы кездері Гиршпрунг ауруы тұқым қуалайтын науқастың бірі делініп жүр. Кемістік көбінде ұл балаларда кездесетіндіктен, ауру жыныс хромосомы арқылы беріледі деген болжам бар.
Ауру патогенезінде зор маңызға ие мәселе – тоқ ішектің ошақты бөлігінде интрамуралдық нерв жүйесінің гистологиялық құрамының өзгеріске ұшырауы. Гиршпрунг ауруын патоморфологиялық терең тексеру жұмыстары мынандай толық мәліметтер берді(Ю.Ф.Исаков,1962): тоқ ішектің тарылған жерінде (аганглионозды аймағында) ауэрбах жүйесінің болмауымен катар, мейснер жүйке талшықтарының жетіспеушілігі анықталды. Сонымен қатар, осы жүйке жүйелері, ішектің кеңейген жерлерінде де толық жетілмегені анықталды. Ғалымдар жүйке жүйесінің кемістігімен қатар, ішектің ет, шырышты, шырыш асты қабаттарында да өзгерістерді байқады. Патогистологиялық препараттардан аганглионарлық ішек аймақтарындағы ет арасында ауэрбах және шырыш асты қабатында мейснер жүйке аппараты табылмаған. Сонымен қатар ет қабаты шандырланып терең өзгеріске ұшыраған.
Сыныптамасы – ганглионарлы ошақтың ұзындығына байланысты және орналасу ошағына қарап А.И. Гиршпрунг (1976) аурудың 5 түрін анықтаған.
- ректальдық (тік ішектік) :
- шап бөлігімен шектелген
- ампула тәріздес бөлігімен шектелген
- ректосигмальдық түрі:
- сигма тәріздес бөлігімен шектелген
- толық өзгеруі
- сегментарлық түрі:
- бір сегментпен
- екі сегментпен
- субтотальдық :
- көлденең тоқ ішекті қамтыған түрі
- тоқ ішектің оң жағына қарай өтетін түрі
- тотальдық түрі:- тоқ ішектің барлық бөліктері
Гиршпрунг ауруының әрқилы анатомиялық түрлерінің кездесу жиілігі мынадай болады (А.И.Ленюшкин, 1976): ректальдық- 24%, ректосигмоидальдық түрі – 70%, сегментарлық — 2,5%, субтотальдық – 3%, тотальдық түрі — 0,5%. Яғни, өте жиі кездесетіні -ректосигмоидальдық түрі (94%).
Клиникалық барысы бойынша Ю.Ф.Исаков (1965) жеңіл, орташа, және ауыр, Г.А.Баиров (1968) – жедел, жеделдеу, созылмалы түрлерін, ал А.И. Ленюшкин (1976) – орнына келу (компенсаторлық), орнына жартылай келу (субкомпенсаторлық), орнына келмейтін (декомпенсаторлық) түрлерін анықтаған.
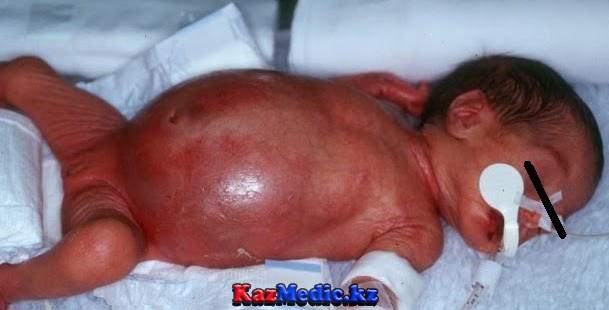
Клиникасы. Гиршпрунг ауруының негізгі белгісі – баланың өздігінен үлкен дәретке отыра алмауы. Нәжістің қатып қалып, нәрестенің дәретке отыра алмауы белгісінің уақыты аганглионарлық аймақтың ұзындығына байланысты болады және баланың тамақтануына және күтіміне байланысты екен. А.И. Ленюшкин деректері бойынша үлкен дәреттің жүрмей қалуы жас нәрестелерде алғашқы бір жұмада 95,5% кездеседі, 1 айдан 6 айға дейін 3,2%, 6 айдан 1 жасқа дейін 1,3%.
Жас нәрестелерде, егер тоқ ішектің аганглионарлық аймағы қысқа болса, нәжістің қатқағы 1-3 күнге дейін созылады, тазалау клизмасы арқылы тоқ ішек жұмысын қалыптастыруға болады. Аганглионарлық аймақ ұзын болса, балада ішек өтімсіздігінінің белгілеры болады. Бірақ консервативтік ем арқылы ішек жұмысын уақытша қалыпқа келтіруге болады. Сонда да нәжіс қатаюы күннен күнге арта түседі. Ол белгілер бала емшек ему жасында онша байқалмайды, себебі – сұйық нәжіс ішектің тарылған жерінен тез өтеді. Ал балаға қосымша тамақ беру кезінде нәжіс қоюланып, ішектің компенсаторлық қабілеті төмендейді де нәжіс қатқағы арта түседі.
Ересек балалаларда нәжіс қатқағы 3-7 күнге созылады, нәжіс тек клизма жасағанда ғана шығады да , бара-бара нәжіс тасының пайда болуына әкеліп соғады. Нәжіс тастары тоқ ішектің төменгі бөлігіне жиналады да, кей кезде обтурациялық төменгі ішек өтімсіздігін туғызады.
Гиршпрунг ауруының екінші негізгі белгісі – метеоризм. Ол белгі де сәбидің өмірінің алғашқы күндерінен бастап анықталады. Нәжістің және газдың тоқ ішекке жиналуы оның кеңеюіне әкеп соғып көлемін арттырады. Сондықтан құрсақ қампиып «бақаның қарны» тәріздес қалыпқа келеді. Құрсақ қабырғасы жұқарып, солады.
Іштің немесе құрсақтың аумағы үлкейіп, құрсақ қуысының қысымы артуы салдарынан көкірек клеткасының пішінсізденуі (деформациясы) байқалады (бөшке тәріздес).
Көкірек қуысына диафрагма көтеріліп өкпені қысып дем алуға бөгет жасайды Осының барлығы тыныс жолдары ауруларының пайда болуына ықпал етеді. Сонымен қатар жүрек-тамыр жүйелерінің қызметі де төмендеп, балаларда тахикардия болуы ықтимал. Орнықты нәжіс қатқағы бара-бара созылмалы нәжіс интоксикациясына әкеліп, ішек дисбактериозы пайда болады. Балада зат алмасу үрдісі бұзылып, гипопротеинемия, электролиттік дисбаланс, гипотрофия анықталады. Темірдің сіңуі бұзылып, фолий қышқылының және В12 витаминінің түзілуі бұзылып, сәбилерде гипонормохромдық анемия пайда болады.
Жоғары айтылған негізгі үш синдромнан басқа, Гиршпрунг ауруыңда кей кезде мына белгілер болуы мүмкін: парадоксальдық сұйық нәжіс, құсық.
Сәбидің іші өтуі дисбактериозға байланысты, өйткені ішек қабының шырышты қабаты ойылып түсе бастайды. Баланың құсуы интоксикациядан немесе ішек өтімсіздігінен болады.
Гиршпрунг кемістігінде кей жағдайда (11%) басқа туа біткен ауытқулар болады: сыңар бүйрек, мегауретер, жүрек жұмысының жетімсіздігі, «қоян ерін” және “қаскыр таңдай” (еріннің және таңдайдың жетіспеушілігі).
Аурудың барысы бойынша 3 түрі анықталған:
- компенсаторлық
- субкомпенсаторлық
- декомпенсаторлық.
Компенсаторлық түрі: 1 айға дейін сәби сау балаға ұқсас болады, кей кезде нәжіс қатқағы байқалуы мүмкін, кейде метеоризм болады. Клизмадан кейін және тік ішекке түтікше қойып газын шығарғаннан кейін ішек жұмысы қалыптасып кетеді. Жалпы жағдайы қанағаттанарлық. Кейіннен, қосымша тамақ бере бастағанда балада нәжіс қатқағы күшейе бастайды. Консервативтік ем уақытша көмектеседі. Егер, күтім болмай, тамақтану кестесі бүзылса, балада нәжіс тасы пайда бола бастайды. Бара-бара балада анемия, құрсақтың қампиюы, гипотрофия, дисбактериоз белгілері пайда болып, ауру созылмалы түріне ауысады. Аурудың бұл түрі, әрине, тоқ ішектің кіші аганглионарлық аймағы болғанда анықталады.
Субкомпенсаторлық түрі өтпелі сатысына сай келеді. Егер баланы дұрыс күтпесе, сырқат декомпенсаторлы түріне ауысып кетеді. Баланың жағдайы орташа ауырлықта, жағдайы күннен күнге нашарлай береді, нәжіс қатпасы күшейіп, ішектің тазаруына клизманы жиі жасау арқылы жетуге болады. Бара-бара созылмалы нәжіс интоксикациясы белгілеры байқалып, нәжіс тастары пайда болады. Кейбір жағдайда нәжіс тастары обтурациялық ішек өтімсіздігін туғызады.
Декомпенсаторлық түрі, ауыр жағдайда баланы жедел ішек өтімсіздігіне әкеп соғады. Жас сәбиде алғашқы күннен бастап құсу, нәжіс қатқағы, метеоризм болады. Консервативтік ем көмек көрсетпейді, интоксикация артып, баланың салмағы азаяды, анемия анықталады. Қарны үлкен, көк кан тамыры кеңейеді, ішектері құрсақтың алдыңғы қабырғасы арқылы көзге түседі. Метеоризм және көкеттің жоғары тұруы тахикардия, дем алыс жиілігін арттырады.
Гиршпрунг ауруына диагноз қою анамнезді, клиникалык және рентгенологиялык зерттеулерді жүргізуге негізделеді.
Клиникалык белгілерінің ішінде негізгі 3 белгіге көңіл аударған жөн (қатпалы нәжіс, метеоризм, қарынның қампиюы), сонымен қатар, тік ішекті саусакпен қарау кезінде бос ампула анықталады.
Рентгендік тексеруді, әрқашан, құрсақ қуысын және көкірек қуысын жалпы шолу рентгенографиясына түсіруден бастау қажет. Рентгенограммада көкеттің жоғары тұруы, өкпе көлемінің кішіреюі, қабырғанын горизонталды орналасуы, тоқ ішектің кеңеюі жэне оған газдың жиналуы, су деңгейлері анықталады. Керекті мәліметтерді контрастты тоқ ішек рентгенографиясынан толық алуға болады (иррография).
Тоқ ішекті нәжістен тазарту үшін күніне 2-3 рет 1% тұз кышқылы ерітіндісімен сифонды клизма жасайды. Егер, тоқ ішек ішінде нәжіс тасы болса, тік ішекке вазелин майын жіберіп тасты ерігеннен кейін алып шығады. Ішек толық тазарғаннан кейін барып барий сульфаты ерітіндісін жіберіп, ирригография жасалады.
Ирриграммада Гиршпрунг ауруына тән келесі белгілер көрінеді: тоқ ішектің дистальдық бөлігінде оның тарылуы (стенозы), ішектің стенозды жерінен жоғарғы бөлігінің кеңеюі (гипертрофиясы).
Жаңа туған нәрестелерде, иррограммада ішектің гипертрофиясы байқалмайды, сондықтан диагноз қою өте қиын болады.
Тоқ ішектің дистальдық бөлігінің функциясын тексеру үшін қосымша тексерулер жүргізіледі:
- электромиография
- ток ішек қабырғасының биопсиясы
- Ректальдық монометрия
- ацетилхолинэстеразаның мөлшерін анықтау.
Гиршпрунг ауруының ректосигмоидалдық түрінде диагноз қою үшін ректоскопия және ректороманоскопия, фиброноколоноскопия тексерулерін қолданады.
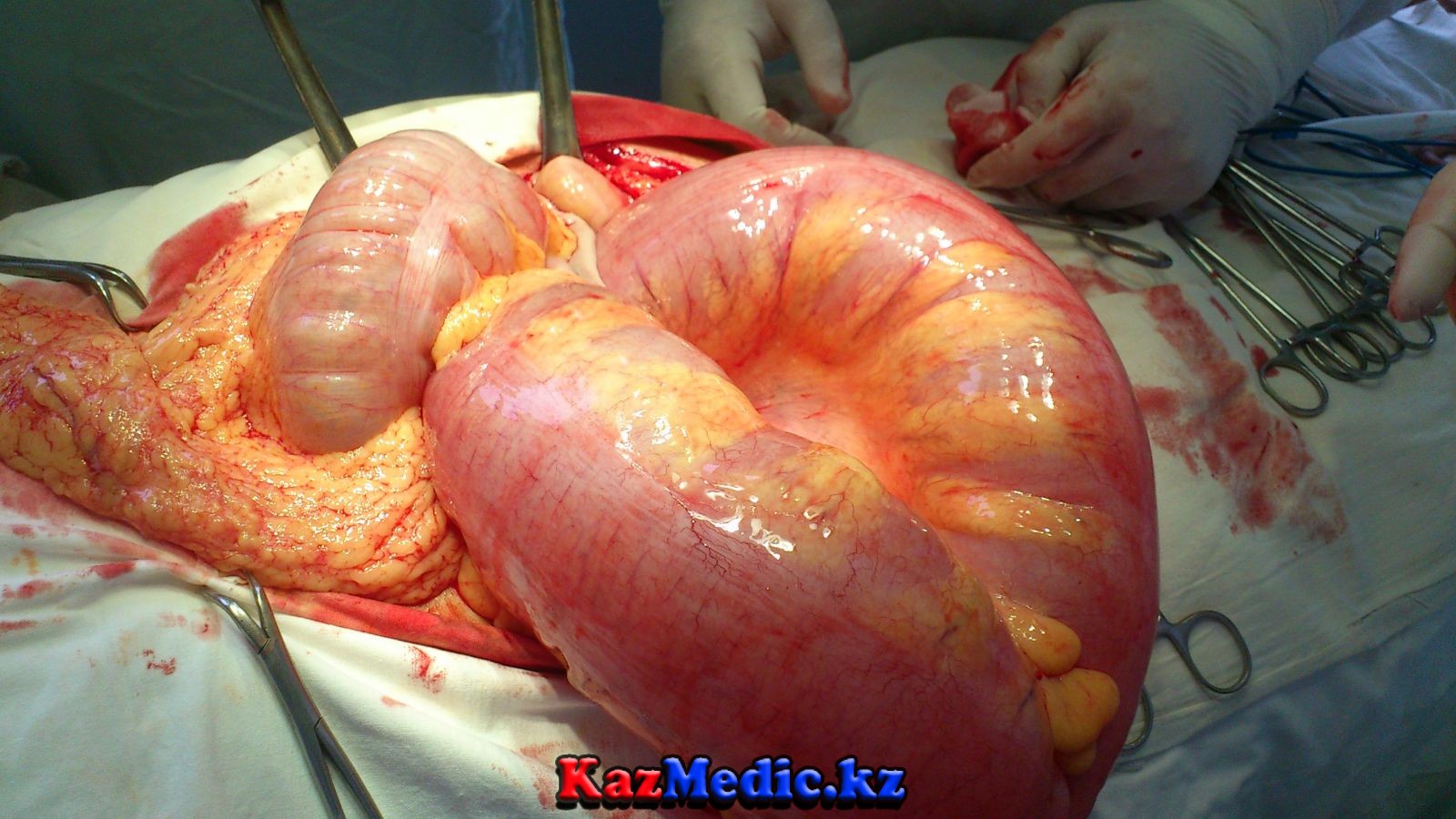
Салыстырмалы диагноз. Гиршпрунг ауруына салыстырмалы диагноз басқа кемістіктермен қатарлас жүргізіледі, өйткені оларда да нәжіс қатпасы анықталады:
- артқы тесіктің жарылуынан, психикалык өзгерістен, геморройдан болатын дағдылы ішек катпаларындағы Гиршпрунг ауруынан айырмашылығы, олардың өздеріне тән анамнезі, қарау кезінде басқа ерекше белгілер байқалады.
- долихосигма-сигманың туа кеңейіп ұзаруының Гиршпрунг
сырқатынан айырмашылығы – ауру кейінірек (3-5 жаста) басталып, белгілеры айқын болмайды. Егер тамақтану кестесін өзгертіп, баланы дұрыс күтсе баланың үлкен дәреті түзеледі. Ал Гиршпрунг ауруында 2-3 жастағы балада ондай өзгеріс ешқашан болмайды. Долихосигмада қарын кампиып үлкеймейді. Сонымен катар баланың жағдайы нашарламайды. Ирригограммада тоқ ішектің тарылуы болмайды, бұл белгі тек Гиршпрунг ауруына тән. - екіншілік мегаколон ауыруының (іштен және жүре пайда болатын тік ішектің тыртықты стенозынан) диагнозын қоюда анамнездің маңызы зор, жалпы қарау кезінде ол ауруға тән ерекше белгілер көмек көрсетеді.
- меконий (тоңғақ) тығыны кей кезде жас нәрестелердің тоқ ішек қуысын толық бітеп тастап, газ және нәжіс жиналуына себеп болады. Меконий тығынының Гиршпрунг ауруынан айырмашылығы – клизма жасағаннан кейін ішек өтімсіздігінің белгілеры толық жойылады. Сонымен қатар нәжісте сол тығындар (көкшіл түсті, қатты консистенциялы) болады.
- функциялық немесе динамикалык ішек өтімсіздіктерінде нәжіс жүрмей қалуы алғашкы 2-5 тәулікте байқалады. Сол кезде құсу, метеоризм, өздігінен нәжістің шықпау белгілеры анықталып, Гиршпрунг ауруына ұқсастық болады. Консервативтік ем арқасында (тазалау клизмасы, қан тамырына гипертоникалық ерітінділер және прозерин жіберу, асқазанды жуу тб.) арқылы ішек өтімсіздігінің белгілерін жояды. Кей кездерде диагностикалық биопсия арқылы дұрыс диагноз қойылады.
Анамнез жинағанда іш қатудың пайда болу уақытына аса көңіл аудару қажет. Өмірінің алғашқы күндерінен немесе аптасынан өздігінен нәжістің шықпауы туа болған аганглиозға тән белгі. Егер іш қату кеш пайда болса, немесе ата-анасының айтуынша өздігінен шығатын нәжіс аз, немесе ұзақ уақытқа созылатын кезеңмен болса Гиршпрунг ауруының диагнозы дәлелденбейді. Бағалы диагностикалық тексеру – саусақпен ректальдық тексеру. Гиршпрунг ауруы кезінде іш қатудың көп уақытта тежелуінде де тік ішектің бос ампуласы, кей кезде тарылған ішек бөлімінен өтіп кеткен нәжістік «тас» анықталады. Сфинктер тонусы, әсіресе ішкі сфинктердің, жоғары және аганглионарлы аймақ неғұрлым ұзынырақ болса, бұл белгі соғұрлым айқын көрінеді.
Рентгендік диагностика көп жағдайда шешуші роль атқарады. Клизмамен контрастық зат жіберу арқылы рентгендиагностикалық зерттеуде ауруға тән белгілерді көруге болады. Көбінесе барийлы қоспа қолданылады. Диагноз қою ЭОП бақылауымен қазіргі рентгенологиялық аппаратттарды қолданумен жеңілденеді.
Гиршпрунг ауруының негізгі өзіне тән белгісі – тоқ ішектің дистальдық бөлімдегі тарылған аймақтың воронка тәріздес супрастеноздық кеңеюге ауысуы. Кейде шырышты қабаттың кеңейген аймағының бедерінің (рельефінің) өзгерісі, асқазандағы сияқты қатпарлардың пайда болуы байқалады. Аганглионарлық аймақтың ректосигмоидты орналасуында рентгенограммада Гиршпрунг ауруы анық көрінеді. Егер де, аганглионарлы сегмент соншалықты тарылмаған және диаметрі бойынша қалыптыға жақын болса, рентгенограмманы оқуда қателіктер туындауы мүмкін. Салыстырмалы тарылуды, яғни аганглионарлы аймақты одан жоғары жатқан аймақпен салыстырғанда, жоғарғы зона көбінесе кеңдеу болатындығын ескеру қажет. Осыған сәйкес ішек барийлы қоспаға толы болуы керек.
Диагноз қоюда, ректальдық түрі, әсіресе ультрақысқа сегментті түрінде, қиындық тудырады. Тек кей жағдайда аймақтың тарылуын тура проекциялы рентгенограммада, көбінесе қисық және бүйір проекцияларында анықтайды. Бұл кезде ішектің кеңейген бөлігі жамбас қуысында орналасқан, іштің төменгі бөлігін пальпациялап, тарылған аймақты ығыстыру арқылы аганглионарлы бөлігі жақсы көрінетін жағдайды таңдау керек. Егер науқастың экран алдындағы жағдайын өзгерткенмен тарылған зона анықталмаса немесе анық көрінбесе, барий тұнбасына 1 % танин қосып тексеру жүргізіледі.
Нәрестелерде Гиршпрунг ауруы кезінде рентгенодиагностикалық зерттеу қиынырақ, өйткені көбінесе аурудың алғашқы күндерінде және бірінші аптасында аганглионарлы зона мен тоқ ішектің жоғарғы бөлігінің диаметрлерінде айырмашылық аз болады. Қысқа аганглионарлы сегмент болғанда қалыпты иннервацияланған бөліктегі кеңею мен оның воронка тәрізді болып аганглионарлы бөлікке ауысуы 2-3 айда дамиды, кейде жайырақ болады.
Гиршпрунг ауруының негізгі 3 белгісі: ерте білінетін іш қатуы, іштің қампаюы, рентгенограммада тарылған аймақтың воронка тәрізді супрастеноздық кеңеюге ұласуы. Күмәнді жағдайда қосымша зерттеу жүргізіледі, қазіргі кезде көптеген зерттеулердің ішінде функциялық диагностика және тіндік ацетилхолинэстеразаның белсенділігімен анықтау кең қолданым тауып отыр.
Функциялық диагноз қою аноректальдық аймақтың функциясын жағдайын кешенді зерттеуге және осы көрсеткіштердің ауытқуларын тіркеуге негізделеді.
Бұл кешен келесі зерттеулерден тұрады:
- ректальдық қысымның тыныштықта және сфинктердің қысылуында үздіксіз профилометриясы
- тік ішектің, ішкі және сыртқы сфинктрлердің атқаратын жылжытқыштық (моторлық) функциясын зерттеу
- ішкі және сыртқы сфинктерлердің электромиографиясы
- жөтелдік, анальдық және ректальдық рефлекстердің рефлексометриясы.
Қысым және электрлік биопотенциалдарды тіркеу (монометрия) көпканалды жазғыш қондырғы көмегімен орындалады. Анальдық рефлексті – перианальдық аймақ терісін тітіркендіру , ректоанальдық рефлексті – тік ішекке 6-9 см тереңдікке енгізілген полиэтилен катетер ұшындағы латекс баллонға тез ауа үрлеу арқылы тексеріледі.
Гиршпрунг ауруы кезінде, негізгі диагностикалық критерийлері: қайтымды ректоанальдық тежелу рефлексі ( тік ішектің жылдам керілуінде ішкі сфинктер тартылады) және тік ішек ішіндегі қысымның жоғарылауы. Екіншілік белгілері: ақырын, ішкі сфинктердің үлкен амплитудамен жиырылу қозғалысы және тік ішектің жылжытушылық (моторлық) атқарымының анық аритмиясы.
Гистохимиялық диагноз, тіндік ацетилхолинэстерезаның белсенділігін, сапалық немесе сукцинатдегидрогеназа санын анықтау арқылы қойылады. Қазіргі кезде кең тарағаны – біріншісі. Оның негізі өткен ғасырдың 50 жылдары қаланған, осы кезде Гиршпрунг ауруына шалдыққан науқастардың тоқ ішегінің әр түрлі бөлігіндегі -дистальдық аганглионарлы сегментте кеңіген проксимальдық сегментімен – ацетилхолинэстеразаның белсенділік деңгейін салыстырғанда, соңғысының екі-төрт есе жоғары екендігі анықталған. Қазіргі кезде бұл әдіс диагноз қоюға қолданылады. Қазіргі уақытта тік ішектің шырышты қабатының беткейлік биопсиясын жүргізіп, парасимпатикалық жүйке талшықтарының және шырышты қабаттың бұлшық еттерінің АХЭ белсенділігі жоғарылауын анықтайды. Тіндердегі АХЭ белсенділігі Ю.Ф.Исаков пен оның авторластарының ұсынған әдісі бойынша анықталады:
- теріс – шырышты қабықтың бұлшық ет қабатында АХЭ-ның саны аз, шырышты қабықта оң АХЭ-лы талшықтар жоқ
- әлсіз оң – шырышты қабықтың бұлшық ет қабатында АХЭ саны аз, шырышты қабықта оң аздаған АХЭ-лы талшықтар
- оң – шырышты қабықтың бұлшық ет қабатында оң –АХЭ-лы талшықтар саны алдыңғы жағдайдағыдан көбірек, шырышты қабықта оң АХЭ-ды талшықтар анық және саны жағынан да көбірек
- анық оң – шырышты қабықтың бұлшық ет қабатында шырышты қабыққа өтіп, бездер арасында тор құрайтын оң –АХЭ-ды талшықтар саны көп.
Гистохимиялық тексеру. Гиршпрунг ауруының қысқа және өте қысқа аганглионарлы аймақ түрінде анық мәлімет береді. Гистохимиялық тексеруде биопсия алатын аймақтың да маңызы бар: оны бірнеше жерден алған дұрыс – алғашқыда анальдық каналдан 1,5-2 см жоғары, сосын ол орыннан 2-2,5 см жоғары және соңғы орыннан 2-2,5 см жоғары.
Рентгенологиялық, функциялық және гистохимиялық әдістерді кешенді қолдану Гиршпрунг ауруына 100%-дық жағдайда нақты диагноз қоюға мүмкіндік береді.
Көп жағдайда Гиршпрунг ауруын басқа аурулардан ажыратуға тура келеді, әсіресе нәрестелерде төменгі ішек өтімсізідігінен, ересек балаларда белгілеры Гиршпрунг ауруына ұқсас аурулардан.
Меконийлік «тығын» жартылай немесе толығымен тоқ ішек қуысын жауып, нәрестелерде нәжіс және газ шығуына кедергі жасайды. Оның Гиршпрунг ауруынан айырмашылығы тазалау клизмасынан кейін ішек өтімсіздігінің белгілеры жоғалып қайта қайталанбайды. Нәжіс құрамында меконийден сұрғылт-жасыл түсімен және тығыздығымен ерекшеленетін меконийлік тығынды көруге болады.
Мықын ішектің терминальдық бөлігі тарылуының клиникасы Гиршпрунг ауруының белгілеріне ұқсас болады, оның үстіне тек нәрестелерде ғана емес, ересек балаларда да. Тарылу дәрежесіне байланысты клиникасы әр түрлі болуы мүмкін, бірақ ерте ме кеш пе стеноздың алдындағы кеңіген ішек ілмектерінің контуры құрсақ қабырғасы арқылы анықталып, перистальтикасы көрінеді. Нәжіс пен газ шығару қиындағы бұл ұқсастықты жақындата түседі.
Тоқ ішекті рентгенконтрасты тексеру кезінде Гиршпрунг ауруына өзіне тән белгілер анықталмауы мүмкін, бірақ кейде бүкіл тоқ ішек, ішек қуысында тамақтың аздығынан, тарылғандай болып көрінуі мүмкін. Мұндай жағдайларда ажырату диагнозын жүргізу өте маңызды, өйткені бұл екі ауруда операция түрі мен көлемі екі бөлек.
Нәрестелердегі функциялық немесе динамикалық ішек өтімсізідігінің белгілері Гиршпрунг ауруының жедел декомпенсациялық сатысының алғашқы белгілерімен ұқсас. Алғашқыда меконий қалыпты шығады, кейде ауыспалы дәрет пайда болады. Іш қату 3-5 тәуліктен байқалады. Содан кейін ақырындап ішек өтімсіздігіның белгілері – қайталанба құсу, ішінің қампаюы, өздігінен нәжістің болмауы – ұлғая түседі. Аталған белгілер тұрақты болады да, Гиршпрунг ауруын еске түсіреді.
Функциялық ішек өтімсіздігі көбінесе шала туған балаларда болады; мұны жүйке тік-реттеу қызметіінің жетімсіздігімен байланыстыруға болады, ол морфологиялық зерттеумен дәлелденген, туу кезінде интрамуралдық ганглийлер морфологиялық тұрғыдан дамымаған, әсіресе тоқ ішектің каудалдық бөлімінде, бұл физиологиялық дамымау, ары қарай жетіліп, біртіндеп дамиды (Смит В.,1968).
Баланың тез жетілуін қамтамасыз ететін шаралармен қатар перистальтиканы күшейтуге бағытталған консервативтік емдеу жүргізіледі: асқазанды жуу, күнделікті тазарту клизмалары, көк тамырға глюкоза құю, бұлшық етке прозерин егу. Өтімсіздіктің белгілері ақырындап азаяды, өздігінен нәжіс шығара алатын болады. Кейіннен рентгенологиялық зерттеулер Гиршпрунг ауруының жоқтығын дәлелдейді.
Этиологиясы айқын емес мегаколон синдромы барлық жағдайларда Гиршпрунг ауруымен салыстырылып ажыратылады, әсіресе оның ректальдық түрі. Ата-анасы баланың созылмалы іш қатуына шағымданады және рентгенограммада тоқ ішектің дистальдық бөлімінде аздаған кеңеюлер байқалады, бұл жағдайлар Гиршпрунг ауруы диагнозы жиі қойылатындығын ескертеді. Мұны дұрыс деп санауға болмайды. Мегаколон ректальдық аймақтың даму ақауының салдарынан болуы мүмкін, көбінесе тік ішек атрезиясының жыланкөздік түрі, тік ішектің жүре пайда болған болған механикалық кедергілер (тыртықтар, ісіктер және т.б.), сонымен қатар, мегаколон көптеген патологиялық жағдайларда пайда болуы мүмкін.
Үйреншікті іш қатулар және әр түрлі психогендік факторлар қалыпты дефекацияның бұзылуына әкеліп, кейде тоқ ішектің дистальдық бөлімдерінің кеңеюін тудыруы мүмкін.
Эндокриндік бұзылыстар, жеке алғанда гипертиреоз, феохромоцитом, тоқ ішектің кеңеюіне әкелетін әр түрлі мерзімді іш қатуларымен жүреді.
В1 гиповитаминозы тоқ ішектегі парасимпатикалық тарамдардың түйіндерінің зақымдануына себепші болуы мүмкін және соның әсерінен, Гиршпрунг ауруындағыдай клиникалық белгі береді.
Шагас ауруы – Оңтүстік Америкаға тән эндемиялық ауру, парасимпатикалық ганглиоздық жасушалардың деструкциясымен сипатталады, мегаколон, мегаэзофагус және т.б. аурулардың дамуын шақыруы мүмкін.
Кейде, спецификалық емес жаралы колит, дизентерияның өте тез өтетін түрі интрамуральдық жүйке жасушаларының бұзылуымен жүреді де, мегаколон белгілері анықталады.
Кейбір медикаменттер, атап айтқанда ганглиоблокаторлар жоғарыда аталғандай әсер етуі мүмкін.
Мегаколон белгісін беретін аурулар мен патологиялық жағдайлар жоғарыда берілген тізіммен шектелмейді. Сондықтан мегаколон мен Гиршпрунг ауруына ажырату диагнозын қою екі жақтылы болуы керек: алдымен Гиршпрунг аурының жоқтығын, соңынан мегаколон түрін, содан кейін оның себептерін анықтайды. Ол үшін барлық тексеру әдістері – анамнез, жалпы клиникалық, рентгенологиялық, функциялық, гистохимиялық тексерулер және тік ішектің қабырғасын хирургиялық биопсия әдісімен зерттеу қолданылады.
Емдеу. Гиршпрунг ауруын тек хирургиялық жолмен ғана емдейді. Операция жасау қажеттілігі туралы мәселе тек біржақты шешіледі. Тек қана операция тактикасы және басқа да техникалық сұрақтарға әр түрлі көзқарас болуы мүмкін.
Емдеу 3 нұсқада болуы мүмкін:
- жедел және радикалдық
- уақытша колостома салу және радикалдық операцияны кейінге шегеру
- іш қатуға радикалдық операция мүмкін болғанға дейін консервативтік ем жүргізу.
Емдеу жолдары. Гиршпрунг ауруының радикалдық емі- хирургиялық операция жасау. Жоспарлы операциялық ем балаларға 1-1,5 жас кезінде жасалуға тиіс. 1 жаска дейін радикалдық операция жасауға болмайды, өйткені жас сәбилер күрделі операцияны көтере алмайды. Сонымен қатар, олардың операциядан кейінгі күтімі өте қиын. Ал операцияны кейінге қалдырса, ағзадағы өзгерістер ауыр асқынуларға әкелуі мүмкін (дисбактериоз, бауыр дистрофиясы, зат алмасуының бұзылуы т.б.). Ал колостоманы сирек жағдайда ғана қолдануға болады: сифондық клизма кезінде ішекті тесіп алу байқалса, жас нәрестелерде Гиршпрунг ауруының жедел түріңде, баланың жалпы жағдайының ауырлығында, хирург дәрігердің машықтығы (практикасы) төмен болғанда, сәбиде бірнеше туа біткен ауыр кемістіктер болғанда.
Балаларда Гиршпрунг ауруын емдеуге арналған көп таралған радикальды операциялар мыналар:
- Свенсон-Хиат-Исаков операциясы (1948): іш қуысы – шап арқылы ішектің аганглионарлы аймағына резекция жасау;
- Дюамель-Баиров операциясы (1956) – ішектің аганглионарлы аймағына резекция жасап, тоқ ішекті ретро-ректальды трансанальды түсіру.
- Соаве-Ленюшкин операциясы (1963) -интраректальдық құрсақ қуысы-шап арқылы тоқ ішек резекциясы және одан кейін тік ішекпен түсірген тоқ ішек арасына жіпсіз анастомоз салу.
Егер Гиршпрунг ауруына радикальды операция жасалмаған жағдайда бала шетінеуі 70-75% жиілікте кездеседі (В.Л.Боголюбов, 1908, Дюамель,1903, Свенсон, 1960 т.б). Радикальды операциядан кейін бала шетінеуі 4-5%-ды құрайды (Свенсон, 1960, Дюамеля, 1968, Соаве, 1969).
Ұқсас материалдарды қарай кетіңіз:


