Лор органдарын тексеру жолдары
Мұрын және мұрын қойнауларын тексеру әдістемесі
1.этап. Тексеруге дайындық.
- Науқасты жарық жерге отырғызу
2.Науқасқа қарама – қарсы отырыңыз
- Жарық көзін науқастың оң жағынан құлақ қалқаны деңгейінде 10см ара қашықтықта орналастыру.
2.этап. Сыртқы қарау мен пальпация.
- Сыртқы мұрынды қарау, бет аймағындағы мұрын қалқаны орналасуына мән беру.
- Сыртқы мұрын пальпациясы: сұқ саусақтарыңызды мұрын қалқаны деңгейіне қойып, баяу массажды қимылдармен мұрын негізін, өрлеуін, арқасы мен ұшын сипап сезу.
- Мұрынның алдыңғы және төменгі маңдай қойнауының қабырғаларына пальпация: бас бармақты маңдай бөлігінің қас үсті аймағына қойып, ақырын басыңыз, кейін бас бармақты көз торы қабырғаларының ішкі аймағына орналастырып, дәл солай басу. Үшкіл нерв тармақтарының алғашқы шығу жолдарына пальпация. Қалыпты жағдайда маңдай қойнауы аймағы пальпация кезінде ауырсынусыз.
- Жоғары жақ қойнауларының жоғары қабырғаларына пальпация жасау: екі қолдың бас бармағын жоғары жақ сүйегінің алдыңғы беткейіне ит шұңқыры (собачьей ямке) аймағына орналастыру және ақырын басу. Үшкіл нервтің екіншілік тармақтарының шығу нүктелеріне пальпация жасау. Қалыпты жағдайда алдыңғы қабырға және жоғары жақ қойнаулары пальпация кезінде ауырсынусыз.
- Жақ асты және терең мойын лимфа түйіндеріне пальпация жасау. Жақ асты лимфа түйіндеріне пальпация басты алдыға сәл иілу арқылы баяу массажды қимылдармен саусақ ұшы фалангасымен жақ асты ортасы аймағынан шеткері аймаққа қарай жылжу арқылы жасалады. Терең мойын лимфа түйіндеріне пальпация алдымен бір жағынан, кейін екінші жағынан жасалады. Науқастың басы сәл алдыға иілген болу қажет. Лимфа түйіндеріне пальпация жасаған кезде дәрігердің оң жақ қолы науқастың төбе аймағында орналасады, ал сол жақ қолының ұшымен кеуде – бұғана емізікше бұлшықетінің алдыңғы жағынан баяу массажды қимылдармен жасалады. Сол жақтан лимфа түйіндеріне пальпация жасаған кезде сол жақ қолымыз төбе аймағында орналасады, ал оң жақ қолымен пальпация жасалады. Қалыпты жағдайда лимфа түйіндері қолға сезілмейді.
3 этап. Рефлекторды кию және жарық көзін зерттелетін мүшеге түсіру.
- Рефлекторды маңдайыңызға орналастырыңыз, рефлектор тесігін өзіңіздің сол жақ көзіңізге қарама – қарсы орналастырыңыз.
- Рефлектор зерттелетін мүшеден 25- 30 см ара қашықтықта орналасу қажет. (фокусты ара – қашықтық)
- Рефлектор көмегімен жарық көзін мұрын ішіне қарай бағыттаңыз. Оң жақ көзіңізді жұму арқылы, сол жақ көзбен рефлектор тесігі арқылы қарап, мұрында «қоян» көрінетіндей етіп бұрыңыз. Оң жақ көзіңізді ашып екі көзбен қараңыз. Периодты түрде сол жақ көздің көру осі жарық көзі орталығында орналасқандығын және фокусты ара – қашықтық сақталғандығын тексеріп тұру қажет.
4 этап. Мұрынның дем алу қызметін тексеру.
- Мұрынның тыныс алу қызметін тексеру, мұрынның сол жағымен кейін оң жағымен дем алу арқылы тексеріледі. Ол үшін мұрын қанатын бас бармақпен басып тұрып, келесі мұрын қанаты аймағына кішкентай мақтаны жақындатып, дем алу және дем шығаруын сұраңыз, кейін екінші жақпен де солай тексеріп көріңіз. Мақта қозғалысына байланысты тыныс алу кезіндегі ауа кедергісі анықталады. Мұрын арқылы дем алу қалыпты, қиындаған немесе мүлде болмауы мүмкін.
5 этап. Алдыңғы риноскопия.
Риноскопия алдыңғы, ортаңғы, артқы болып бөлінеді.
- Мұрын кіре берісін қарау. Оң қолдың бас бармағымен мұрын ұшын көтеріп, мұрын кіре берісін қарау. Қалыпты жағдайда мұрын кіре берісі бос және түктену байқалады.
- Алдыңғы риноскопия кезекпен жүргізіледі – мұрынның бір жағы және келесі жағы. Алақанға мұрын кеңейткішті ұшымен төмен орналастырып қойыңыз, сол жақ қолдың үлкен саусағын мұрын кеңейткіштің винты үстіне қойыңыз, сұқ саусақ пен ортаңғы саусақты сыртынан браншаға орналастырыңыз, төртінші және бесінші саусақ мұрын кеңейткіштің браншалары арасында орналасуы қажет.
- Сол жақ қолдың шынтағын төмен ұстау, ал алақандағы мұрын кеңейткішпен қол қозғалмалы болуы тиіс, оң жақ қолдың алақанын желке тұсына орналастыру, науқас басын қалыпты жағдайда ұстау үшін.
- Мұрын кеңейткіштің ұшын иілген түрде мұрын қуысына 0,5 см –ге енгізу. Мұрын кеңейткіштің оң жақ ұшы мұрын кіре берісінің төменгі ішкі бөлігінде, сол жақ бөлігі жоғары –сыртқы мұрын кіре берісінде орналасуы қажет. (мұрын қанаты аймағында)
- Сол жақ қолдың сұқ саусағы мен ортаңғы саусақ арқылы мұрын кеңейткіштің браншасына басып, мұрынның оң жақ кіре берісін ашыңыз және мұрын кеңейткіштің ұшы мұрын қуысының шырышты қабатына тимеуі қажет.
18.Мұрынның оң жақ бөлігін басты тік орналастырып қарау: мұрын шырышты қабатының түсі қызғылт, беткейі тегіс, мұрын қалқаны орта сызық бойымен. Мұрын қойнаулары кеңеймеген, жалпы мұрын жолы бос.
- Мұрынның оң жақ бөлігін науқас басын сәл алдыға иілтіп, қараңыз. Сол кезде мұрынның төменгі жолының алдыңғы бөліктері, мұрын түбі көрінеді. Қалыпты жағдайда төменгі мұрын жолы бос.
Жұтқыншақты зерттеу әдістемесі
1.этап. Жалпы қарауға дайындық.
- 1. Науқасты жарық жерге отырғызу, жарық көзін науқастың оң жағынан орналастырыңыз.
2.Науқасқа қарама – қарсы отырыңыз
- Жарық көзін науқастың оң жағынан құлақ қалқаны деңгейінде 10см ара қашықтықта орналастырыңыз.
2 этап. Сыртқы қарау мен пальпация
- Мойын аймағын қарау және еріннің шырышты қабатын тексеру.
5.Жұтқыншақтың жергілікті лимфа түйіндеріне пальпация жасау: жақ асты, ретромандибулярлы ойыс, терең мойын лимфа түйіндері, бұғана асты және үсті лимфа түйіндеріне пальпация.
Жақ асты лимфа түйіндеріне пальпация басты алдыға сәл еңкейтіп жасаған дұрыс, саусау ұштарымен ақырын массажды қимылдармен орталықтан жақ асты шеткі аймағына қарай жасалады, ал ретромандибулярлы аймақ лимфа түйіндеріне пальпация төменгі жақтың өрлеуші доғасына перпендикулярлы түрде жасалады.
Терең мойын лимфа түйіндеріне пальпация алдымен бір жағынан, кейін екінші жағынан жасалады. Зерттелуші науқастың басы сәл алдыға қарай иілген, оң жақтан пальпация жасаған кезде науқастың оң жақ қолы зерттелушінің желкесінде орналасады, ал сол жақ қолы алдыңғы кеуде бұғана емізікше бұлшықетіне жоғарыдан төмен және горизонтальды бағытта пальпация жасайды.
Артқы мойын лимфа түйіндері бір мезетте екі қолмен екі жақтан артқы кеуде бұғана емізікше бұлшықетінің артқы аймағынан, вертикальды және горизонтальды түрде жүргізіледі.
Бұғана асты және үсті аймақтарындағы лимфа түйіндеріне пальпация алдымен бір жақтан кейін екінші жақтан жүргізіледі. Дәрігердің бір қолы науқастың желкесінде орналасса екінші қолы бұғана үсті және асты аймақтарына баяу түрде массажды қимылдармен пальпация жасайды.
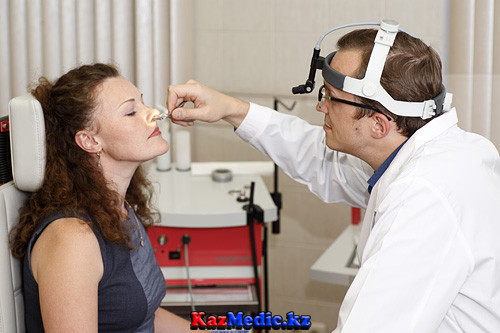
3 этап. Рефлекторды кигізу және зерттелетін мүшеге жарық көзін бағыттау.
- Маңдайлық байламы арқылы рефлекторды маңдайыңызға тағыңыз. Рефлектордың тесігін сол жақ көзіңізге қарсы орналастырыңыз.
- Рефлектор зерттелетін мүшеден 25- 30 см ара – қашықтықта, ал көзден 0,5-1 см қашықтықта болуы тиіс.
- Рефлектор көмегімен зерттелетін мүшеге жарық ағысын бағыттаңыз. Кейін оң жақ көзді жауып, сол жақ көзіңізбен рефлектор тесігі арқылы «қоян» суретін науқас ернінен көруіңіз қажет. Кейін екі көзіңізді бірдей ашып, екі көзбен қарау жүргізіңіз. Периодты түрде сол жақ көздің көру осі жарық орталығында орналасқандығына мән беру қажет және фокусты ара қашықтықты сақтауды ұмытпау қажет.
4 этап. Жұтқыншақ эндоскопиясы.
- Сол қолыңызға шпательды үлкен саусақ астынан, ал сұқ саусақ пен ортаңғы саусақ жоғарыдан болатындай етіп ұстау. Оң жақ қолыңызды науқастың төбесіне қойыңыз.
- Науқасқа аузын ашуды сұрау, шпатель көмегімен науқас аузын қараңыз: ауыз қуысының шырышты қабатын, құлақ маңы сілекей бездерінің шығару түтіктерін қарау.
- Ауыз қуысына толықтай мән беріп қарау: тістер, қызыл иек, таңдай, тіл, тіл асты және жақ асты бездерінің шығару түтіктері, ауыз түбін қарау. Ауыз қуысының түбін қарау үшін науқасқа тіл ұшын көтеруін немесе тілді шпательмен көтеру арқылы қарауға болады. Ауыз түбінде тіл асты сілекей бездерінің және жақ асты бездерінің шығару түтіктері орналасқан, кейде олар бірлесіп орналасады.
Мезофарингоскопия
- Шпательды сол қолмен ұстап, тілдің 2/3 бөлігін сәл төмен басыңыз, бірақ тіл түбіне тимеу қажет. Шпатель оң жақ ауыз бұрышы арқылы енгізіледі. Жұмсақ таңдайдың қозғалмалығын анықтау, ол үшін науқас «а» дыбысын айтуды өтіну қажет. Қалыпты жағдайда жұмсақ таңдай жақсы қозғалмалы.
- Жұмсақ таңдайдың шырышты қабатын, жұтыну бездерін қарау. Қалыпты жағдайда шырышты қабат тегіс, қызғылтым, бездер жақсы көрінеді.
- Таңдай бадамшаларының өлшемін анықтау, ол үшін ойша таңдай бадамшаларының орталығынан және тіл мен жұмсақ таңдай орталығынан өтетіндей үш бөлікке бөліп алыңыз. Бұл ара қашықтықтан шығатын таңдай бадамшаларын бірінші сатыға, 2/3 бөлігі шығып тұрса – екінші сатыға, орта сызыққа дейін шығатын болса – үшінші сатыға жатады.
- Бадамшалардың шырышты қабатын қарау. Қалыпты жағдайда ол қызғылт, дымқыл, беткейі тегіс.
- Бадамша лакуналарындағы сұйықтықты анықтау. Ол үшін екі шпатель алыңыз, оң және сол жақ қолыңызға. Бір шпательмен тілді төменге басыңыз, екінші шпательмен алдыңғы доға негізін және сол арқылы оның жоғары полюсынан бадамшаға басыңыз. Бірінші бадамшаны қараған кезде оң жақ қолдағы шпательмен тілді басыңыз, сол жақ бадамшаны қараған кезде сол жақ қолдағы шпательмен бадамшаны басыңыз. Қалыпты жағдайда бадамшаларда сұйықтық шамалы.
- Жұтқыншақтың артқы қабырғасының шырышты қабатын қарау. Қалыпты жағдайда ол қызғылт, дымқыл, тегіс.
Эпифарингоскопия – артқы риноскопия.
- Мұрын – жұтқыншақ айнасын алып, 40-45 С ыстық суда жылытып, дәкемен сүртіңіз.
19.Сол қолға шпательды алып тілді алдыңғы 2/3 бөлігінен астыға қарай басыңыз. Науқасқа мұрын арқылы тыныс алуын сұраңыз.
- Мұрын жұтқыншақ айнасын оң қолға қалам сияқты алып, ауыз қуысына енгізіңіз және айналық беті жоғары қарауы тиіс. Кейін айнаны жұмсақ таңдайға енгізіңіз, тіл түбі мен жұтқыншақтың артқы қабырғасына тимеу қажет. Айнаны баяу айналдырған кезде мұрын жұтқыншақ аймағына мән беріп қараңыз.
- Артқы риноскопия кезінде: жұтқыншақ күмбезін, хоана, мұрын қойнауларының артқы бөліктерін, есту түтіктерінің фарингеальды тесіктерін қарау қажет.
- Қалыпты жағдайда жұтқыншақ күмбезі ересек адамда бос, мұрын қойнауларының артқы бөліктерінің шырышты қабаты қызғылт түсті, тегіс беткейлі, қойнаулардың соңы хоанадан шығып тұрмайды, мұрын жолдары бос. Жұтқыншақтың шеткі аймақтарында мұрын қойнауларының төменгі бөлік деңгейінде кішкентай шұңқырлар болады – есту жолдарының жұтыну тесігі болып табылады.
Жұтқыншақты саусақпен тексеру.
- Науқас отырады, дәрігер науқастың артынан және оң жағынан тұрады. Сол жақ қолдың сұқ саусақтарымен науқас ұртына басады, тістері арасынан. Оң жақ қолдың сұқ саусағымен жұмсақ таңдай арқылы жұтқыншаққа өтіп, хоаналарды, жұтқыншақ күмбезін, бүйір қабырғаларын тексереді.
Гипофарингоскопия
Жұтқыншақтың төменгі бөлігін зерттеу тікелей емес ларингоскопия арқылы жүргізіледі.
- Көмейге арналған айнаны алыңыз, қолға бекітіп, жоғарыда көрсетілген әдіспен жылытып алыңыз.
- Науқасқа ауызын ашуды сұрау және тілін шығарып терең ауыз арқылы дем алуын сұрау.
- Тіл ұшын дәкемен орап,сол жақ қолдың саусақтарымен ұстаңыз, бас бармақ тілдің беткейінде, ортаңғы саусақ тілдің астында орналасуы қажет, сұқ саусақпен жоғары ерінді жылжытады. Тілді баяу өзіңізге қарай көтеріңіз.
- Көмейге арналған айнаны оң жақ қолыңызға қалам сияқты алыңыз,тілдің түбі мен жұтқыншақтың артына тимей баяу ауыз қуысына енгізіңіз. Айналық беті төмен қарауы тиіс. Тілге қарай жеткен кезде айнаны 45 градус бағытта жұтқыншақтың осіне қарай бұрыңыз және баяу тілді және жұмсақ таңдайды жоғары және артқа көтеріңіз. Науқасқа «и» әріпін айтуды сұрап, баяу демді ішке алуды сұрау қажет.
- Көмей айнасымен жұтқыншақтың төменгі бөліктерін қарау қажет. Ең алдымен тіл түбі көрінеді және онда орналасқан бадамшаларымен, кейін ашылған жапырақ сияқты көріністе бөбешік көрінеді, оның шырышты қабаты бозғылт – қызғылтым немесе сары түсті. Тіл түбі мен бөбешік арасында екі үлкен емес ойыс байқалады – валлекула, әр қайсысы орталық және бүйір тіл – бөбешік қатпарымен шектелген.
- Көмейдің артқы және бүйір бөліктерін айна көмегімен қараңыз.Олардың шырышты қабаты қызғылт, тегіс. Фонация кезінде алмұрт тәрізді синустар байқалады – көмейдің шеткі бөліктерінде орналасқан ойыстар. Алмұрт тәрізді синустар аймағындағы шырышты қабат тегіс, қызғылтым түсті болып келеді.
- Айнаны сабынан бөлектеп алып тастаңыз, дезинтоксикациялық ерітіндіге салыңыз.
Көмейді зерттеу әдістемесі
- этап. Қарауға дайындық
- Науқасты жарық көзі жақсы түсетін жерге отырғызыңыз.
- Науқасқа қарама – қарсы отырыңыз.
- Жарық көзін науқастан құлақ қалқаны деңгейінде және 10 см ара – қашықтықта орналастырыңыз.
2 этап. Сыртқы қарау мен пальпация.
- Мойын және көмей конфигурациясын қарау.
- Көмейді пальпация арқылы анықтап, оның сіңірлерін табу: қалқанша сіңірі, жүзік тәрізді сіңірі және осы сіңірлердің сықырын анықтау. Қалыпты жағдайда көмей ауырсынусыз, пассивті қозғалмалы, латеральды.
- Көмейдің жергілікті лимфа түйіндеріне пальпация: жақ асты, паратрахеальды, бұғана үсті және бұғана асты лимфа түйіндері.
Преларингеальды лимфа түйіндері саусақ ұштарымен трахеядан алдыға және бүйір бағытта, кеуделік шұңқырға қарай, жоғарыдан төмен бағытта жасалады.
Претрахеальды лимфа түйіндеріне пальпация трахеядан төс ойысына қарай алдыға және бүйір бағытта саусақ ұштарымен баяу түрде жүргізіледі.
- этап. Рефлекторды кию және жарық көзін зерттелетін мүшеге қарай бағыттау.
- Рефлекторды байламы арқылы маңдайыңызға орнатыңыз. Рефлектордың тесігін сол жақ көзіңізге қарай қарама – қарсы орналастырыңыз.
- Рефлектор зерттелетін мүшеден 25 – 30 см ара қашықтықта орналасуы қажет ( фокусты ара қашықтық) , ал көзден 0,5 – 1 см ара қашықтықта.
- Рефлектор арқылы жарық көзін науқас еріндеріне түсіріңіз. Кейін оң жақ көзіңізді жұмып, рефлектор тесігі арқылы сол жақ көзбен қараңыз және «қоян» суретін науқас бетінде анық көрінетіндей етіп орналастырыңыз. Кейін оң жақ көзіңізді ашып, екі көзбен қараңыз.
4 этап. Тікелей емес ларингоскопия.
- Көмейлік айнаны алып, сабын орналастырып, ыстық суда 2- 3 сек ұстап жылытып, дәкемен құрғатыңыз. Айна жылынғандығын білектің сыртқы бөлігіне қойып тексеру арқылы жүргізіледі.
- Науқаста ауызын ашуды сұрау және тілін шығарып, ауыз арқылы тыныс алуын сұрау қажет.
- Тілдің ұшын үстіңгі жағынан дәкемен орап алыңыз, оны сол жақ қолдың саусақтарымен ұстаңыз, бас бармақ тілдің астында ал сұқ саусақ жоғары ерін үстінде орналасуы қажет. Баяу түрде тілді өзіңізге және төмен қарай тартыңыз.
- Көмейлік айнаны оң қолыңызға алып, ауыз қуысына тілмен параллельды түрде енгізу, айна тіл түбі мен жұтқыншақтың артқы қабырғасына тимеуі қажет. Жұмсақ таңдайға жеткен соң, айнаның сыртқы бөлігі арқылы тілді жоғары көтеріп, айнаны жұтқыншақтың ортаңғы осі бойынша 45 градус бағытта қойыңыз, қажет болса жұмсақ таңдайды сәл көтеруге болады және рефлекторлық «қоян» суретін айнаға дәл бағыттаңыз. Сол кезде науқасқа «и» әріпін айтуды және терең дем алуды сұрау. Осы кезде көмейдің екі физиологиялық жағдайын байқауға болады: тыныс алу және фонация.
Айнаны өзгерту бұрышын көмей суреті пайда болғанша жүргізу қажет, бірақ ол баяу түрде және абайлап жүргізілуі қажет.
- Көмейден айнаны алу, сабын бөлек алып тастау және дезинтоксикациялық ерітіндіге салу.
- этап. Тікелей емес ларингоскопия кезіндегі көрініс.
- Көмейлік айнада сіз шынайы көріністен өзгеше суретті байқайсыз, көмейдің алдыңғы бөліктері айнада сіз төменгі жақта көресіз және ол артқы аймақта сияқты болып көрінеді, ал артқы бөлігі – жоғарыдан және алдыда орналасқандай болып көрінеді. Айнада сол жақ және оң жақ шынайы суреті болып табылады.
- Көмейлік айнада тілдің түбін көресіз, кейін бөбешік көрінеді. Бөбешіктің шырышты қабаты қызғылт түсті немесе сарғыш түсті болып келеді. Бөбешік пен тіл түбі арасында екі ойыс – валлекула байқалады.
- Фонация және терең тыныс алған кезде дауыс қатпарлары жақсы көрінеді, (шынайы дауыс байламдары) қалыпты жағдайда олар ақшыл түсті болып келеді. Қатпарлардың шеті қалқанша сіңірінен алдыңғы комиссураны құрайды.
- Дауыс қатпарларының үстінен вестибулярлы қатпарлар көрінеді. (жалған дауыс байламдары) олар қызғылт түсті, ал дауыс қатпарлары мен вестибулярлы қатпар арасында ойыстар байқалады – көмейлік қарыншалар. (моргани қарыншалары)
- Терең тыныс алған кезде және фонация кезінде көмейдің екі жақты қозғалысын байқайсыз.
- Тыныс алған кезде дыбыс қатпарлары арасында кеңістік пайда болады, оны дауыс саңылауы деп атайды, ол арқылы жиі трахеяның жоғары сақиналарын және оның сақиналарын қаптап тұрған, бозғылт – қызғылт түсті шырышты қабатын көруге болады.
- Көмейді қарау кезінде жалпы қарау және оның бөліктерінің де жағдайларына мән беріп, қарау қажет.
Сол жақ және оң жақ құлақты зерттеу әдістемесі
1.Қарауға дайындық.
- Науқасты жарық көзі түсетін жерге отырғызу
- Науқасқа қарама – қарсы отыру қажет.
- Жарық көзі науқастың құлақ қалқаны деңгейінде және одан 10 см ара қашықтықта болуы қажет.
2.этап. Рефлекторды кию және жарық көзін зерттелетін мүшеге бағыттау.
- Рефлекторды арнайы байламы арқылы маңдайыңызға кию. Рефлектор тесігін сол жақ көзіңізге қарама – қарсы етіп орналастырыңыз.
- Рефлектор зерттелетін мүшеден 25 – 30 см ара қашықтықта орналасуы қажет.
- Рефлектордан түскен жарық көзін құлақ қалқанына бағыттаңыз. Сол кезде оң жақ көзді жұмып, сол жақ көз арқылы рефлектор тесігі арқылы «қоян» суретін есту түтігінің сыртқы бөлігінен байқау. Келесі қарауды екі көзбен жасау қажет.
3 этап. Отоскопия.
- Сол қолмен құлақ қалқанын артқа және жоғары қарай тартыңыз. Оң қолдың сұқ саусағымен құлақ қалқанының сыртқы есту жолының дабыл жарғағы – шеміршекті бөлігіне құлаққа арналған воронканы енгіземіз. Сол жақ құлақты қараған кезде құлақ қалқанын оң жақ қолмен тартып, воронканы сол жақ қолдың саусақтарымен салыңыз.
- Воронканы құлақ қалқанының сыртқы өлшеміне сай түрін таңдап алыңыз.
- Құлақ воронкасын есту жолының сүйекті бөлігіне енгізуге болмайды. Воронка осі құлақ қалқаны осімен сәйкес келу қажет.
- Воронканың артқы шетін ақырын қозғалтыңыз, дабыл жарғағының барлық бөліктерін байқау үшін.
- Воронканы енгізген кезде болатын кері реакция жөтел, әсіресе артқы – төменгі қабырғасына басқан кезде байқалады, ол кезбе нерв аяқшаларының қозуынан пайда болады.
- этап. Сыртқы қарау және пальпация.
- Қарауды сау құлақтан бастайды. Құлақ қалқанын қарау, есту жолының сыртқы тесігін қарау, құлақ арты аймағын қарау қажет.
- Қалыпты жағдайда құлақ қалқаны және құлақ төмпешігі (козелок) ауырсынусыз.
- Оң жақ құлақтың сыртқы жолын қарау үшін құлақ қалқанын артқа және жоғары қарай сол жақ қолдың сұқ саусағымен тарту қажет.
- Құлақ арты аймағын қарау үшін оң жақ қолмен оң жақ құлақ қалқанын алдыға қарай тарту қажет. Құлақ арты қатпарына мән беру, қалыпты жағдайда жақсы байқалады.
Сол жақ қолдың бас бармағымен сол жақ емізік тәрізді өсіндіні пальпациялау үшін, сол жақ қолмен құлақ қалқанын тартып, ал пальпацияны оң жақ қолдың бас бармағымен жүргізу қажет.
- Сол жақ қолдың сұқ саусағымен оң жақ құлақтың алдыңғы, төмен, артқы есту жолынан орналасқан жергілікті лимфа түйіндерін пальпациялау. Қалыпты жағдайда лимфа түйіндері пальпацияланбайды.
- Оң жақ қолдың бас бармағымен құлақ төмпешігіне басыңыз. Қалыпты жағдайда құлақ төмпешігі ауырсынусыз: ересек адамда ауырсыну жедел сыртқы отит кезінде, балада ортаңғы отит кезінде байқалады.
5 этап. Есту жолын тазалау.
Есту жолын тазалау құрғақ түрде және жуу арқылы жасалады. Құрғақ тазалау кезінде құлақ зонтына кішкене мақтаны орап, мақтаны сәл вазелин майымен майлап, отоскопия арқылы сыртқы есту жолына енгізу қажет және онда орналасқан құлақ құлығынан тазарту қажет. Ал жуу арқылы тазалау кезінде шприцқа дене температурасындай жылылықта суды алып, құлақ астына арнайы ыдыс қойып, шприцты есту жолының сыртқы бөлігіне енгізіп, құлақ қалқанын артқа және алдыға қарай тартып, сұйықтықты артқы – жоғары қабырғасы арқылы жіберу қажет. Жуып болған соң қалған сұйықтықты кетіру қажет, ол арнайы басына мақта оралған зонд арқылы жасалады. Құрғақ перфорация болуына күмән болса, құлақты жуу қарсы көрсетілген, себебі ортаңғы құлақтың қабынуы мүмкін.
6 этап. Бөгде заттарды алу.
- Бөгде заттар жуу арқылы немесе құлақ ілмегі арқылы алынады, пинцет немесе шприц арқылы алуға болмайды, себебі бөгде затты тереңге итеріп тастауы мүмкін. Отоскопия кезінде ілмекті есту жолына бөгде дене мен есту жолы арасына енгізуге тырысу қажет. Ілмек бөгде заттың артында болған кезде оны бөгде затты қармауы үшін бұрады.
7 этап. Отоскопиялық көрініс.
- Сыртқы есту жолы 2,5 см ұзындыққа ие, ол терімен жабылған дабыл – сіңір бөлігінде түктену болады және безді секрет (құлақ құлығы) бөледі.
- Дабыл жарғағы сұр түсті болып келеді.
- Дабыл жарғағында: қысқа өсінді және балғашық сабы, артқы және алдыңғы қатпар, жарық конусы, умба бар.
- Дабыл жарғағы екі бөліктен тұрады: тартылған және босаңсыған.
- Дабыл жарғағында төрт квадрантты бөліп қарастырады. Бұл квадрант өзара перпендикуляр екі сызықты ойша жүргізгеннен пайда болады. Бір сызық балғашық сабынан өтсе, екіншісі оған перпендикуляр умбо орталығы арқылы өтеді. Бұл квадранттар: алдыңғы – жоғары, артқы – жоғары, алдыңғы – төмен деген атқа ие.
8 этап.Есту жолдарының өтімділігін анықтау (құлақ барофункциясы)
- Барофункцияның 1 сатысын анықтау:
Отоскоптың бір оливасын сыртқы есту жолына енгізу, келесісін өз есту жолыңызға енгізу қажет. Науқасқа бос жұтынуды жасауын сұрау. Егер есту жолы бос болса, соқпалы баяу шу естіледі. Егер есту жолы өтімсіз болса, барофункцияның 2 сатысын анықтау жүргізеді.
Барофункцияның 2 сатысын анықтау:
Науқасқа мұрынын толықтай қысуды сұрау және бос жұтыну жасауын сұрау. Барофункцияны бірінші жағдай сияқты отоскоп көмегімен жүргізеді. Егер евстахиев түтігі өтімсіз болса, барофункцияның 3 сатысына анықтау жүргізіледі.
Барофункцияның 3 сатысын анықтау:
Вальсава әдістемесі. Зерттелушіге терең дем алуды сұраңыз кейін ауызын жапқан түрде экспирация (ауызын үрлеу) жүргізу қажет. Қысым әсерінен есту жолдары ашылады және ауа күшпен дабыл аймағына өтеді, ол сәл қытыр арқылы білінеді, оны зерттеуші сезеді. Есту жолдарының шырышты қабатының аурулары кезінде Вальсава әдісі өтпейді.
Политцер әдістемесі. Құлақ балонының оливасын науқастың оң жақ мұрын қуысына енгізу қажет және сол жақ қолдың бас бармағымен ұстап тұру қажет, ал бас бармақпен сол жақ мұрын қалқанын басу.Бір оливаны сыртқы есту жолына енгізу қажет, ал екіншісін өзіңіздің сыртқы есту жолына енгізу керек. Науқасқа «бір», «екі», «үш» сөздерін айтуды сұрау қажет. Дауысты дыбыстарды айтқан кезде оң жақ қолдың саусақтарымен баллонды қысыңыз. Дем үрлеу кезінде науқас дауысты дыбыстарды айтқан кезде жұмсақ таңдай артқы кетеді және жұтқыншақты бөледі, ауа бос жұтқыншақ аймағына өтеді және біркелкі оның барлық қабырғаларына әсер етеді, ал жарты ауа бөлігі евстахиев түтіктеріне өтеді нәтижесінде ақырын шулы дыбыс естіледі. Полицер бойынша үрлеу сол жақ мұрын жолы арқылы жүреді.
Есту жолдарын катертизация арқылы үрлеу:
- а) 5 пайыздық кокаин арқылы мұрынның шырышты қабатын жансыздандыру қажет. Өз құлағыңызға және зерттелетін науқас құлағына отоскоп оливасын енгізу қажет.
- б) оң жақ қолыңызға катетерді қалам сияқты алып, алдыңғы риноскоп арқылы катетерді ілмегінен төмен бағытта төменгі мұрын қуысы арқылы жұтқыншаққа дейін енгізу қажет.
- в) кейін катетерді өзіңізге қарай 2 – 3 мм тарту, катетер ілмегін ішкі жағында 90 градусқа бұрыңыз және өзіңізге қарай тарту қажет, сол кезде катетер ілмегі сошникке тигенін сезесіз.
- г) осыдан кейін ақырын ғана катетер ілмегін зерттелетін құлаққа қарай 180 градусқа баяу бұрыңыз, катетер жүзігі зерттелетін жақтағы көздің сыртқы бұрышына қарауы қажет. Ілмек есту жолының фарингеальды аймағына өтеді және бұл кезең саусақтармен сезіледі.
- д) катетер растубына баллонды салу, ақырын қысу қажет, есту жолына ауа енген кезде отоскоп арқылы шулы дыбыс естіледі.
Ұқсас материалдарды қарай кетіңіз:
- Құлақ зақымдалуы
- Мұрыннан қан кету. Тампонада
- Мұрынның шырышты қабатынан жағынды алу
- Мұрын жарақаты, сынуы


